-
Články
- Časopisy
- Kurzy
- Témy
- Kongresy
- Videa
- Podcasty
Demodikóza
Demodicidosis
The authors present a case of 27years old man with sudden eruption of papulopustules and inflammatory nodules on erythematous and squamous base, without general symptoms. The dermal finding resembled acne fulminans, rosacea fulminans or demodicosis. The patient had no history of acne during pubescence, there were no comedones, no seborrhea, nor fever. No „flushing“, „blushing“,or ectasias. Demodex was repeatedly found by microscope in scales in great amount (>6D/cm2). The finding was confirmed by fluorescence.
Histology found fragments of the mite in follicles. Antibiotic and antifungal treatment had no effect. A complete remission was achieved after repeated systemic use of metronidazole and local application of a sulphur agent. The authors set the diagnosis of demodicidosis.Key words:
demodicosis, acne fulminans, rosacea fulminans.
Autoři: H. Duchková 1; V. Resl 2
Působiště autorů: Soukromé kožní sanatorium v Ústí nad Labem Vedoucí: prim. MUDr. Hana Duchková, DrSc. 1; Západočeská univerzita v Plzni Fakulta zdravotnických studií Děkan: doc. MUDr. Luboš Holubec, CSc. Proděkan pro vědu a výzkum: prof. MUDr. Vladimír Resl, CSc. Katedra teoretických oborů FZS ZCU Vedoucí: MUDr. Otto Kott, CSc. 2
Vyšlo v časopise: Prakt. Lék. 2011; 91(9): 534-539
Kategorie: Kazuistika
Souhrn
Autoři prezentují případ 27letého muže, u něhož náhle vznikly na obličeji papulopustuly a zánětlivé noduly na zarudlých plochách se šupinami. Celkové potíže pacient neměl. Kožní nález připomínal akné fulminans, rosacea fulminans nebo demodikózu. Nemocný neuváděl akné v pubertě, nebyly přítomny komedony ani mazotok, neměl febrilie. Nebyl přítomen „flushing“, „blushing“, ani ektázie. V šupinách byl opakovaně mikroskopicky prokázán demodex ve větším počtu (>6D/cm2). Nález byl také potvrzen fluorescenčním vyšetřením.
Histologicky byly zjištěny fragmenty roztoče ve folikulech. Antibiotická a antimykotická léčba byla bez efektu. Kompletní remise byla docílena po opakované celkové aplikaci metronidazolu a lokální aplikaci preparátu se sírou. Autoři soudí, že se jednalo o demodikózu.Klíčová slova:
demodikóza, acne fulminans, rosacea fulminans.Úvod
Dermatovenerolog se často setkává s nejrůznějšími kožními afekcemi v obličeji. Zejména u mladých lidí a žen jsou vnímány velice nepříznivě a nezřídka mají významné psychosociální (až suicidiální) dopady. Nelehká bývá diferenciální diagnostika, neboť možných postižení jsou skutečně desítky.
V článku chceme širokou lékařskou veřejnost upozornit na jednu častou, ale opomíjenou oblast diagnostiky. Na úvod přinášíme základní informace o dvou velmi častých a jedné méně časté afekci, postihující obličej. Jedná se o
- acne vulgaris,
- rosaceu, a
- demodikózu.
Acne vulgaris
Akné je chronické multifaktoriální zánětlivé onemocnění pilosebaceosní jednotky v seboroické lokalizaci. Charakterizované je tvorbou komedonů, papul, hrbolů s výskytem především v době dospívání. V l6–l8-ti letech bývá u 85 % dospívajících mírná „fyziologická“ forma akné, v l5 % se dostaví závažnější klinické příznaky. Význam mají faktory genetické, produkce mazu, hormonální a bakteriální.
Uplatňují se tedy:
- seborrhoea, tj. zvýšená tvorba kožního mazu, která souvisí s vyššími hladinami androgenů,
- obstrukce pilosebaceózního vývodu způsobená folikulární retenční hyperkeratózou s následným vznikem komedonu. To se projevuje jako bělavá tuhá papulka. Pokračující retencí se dilatuje vlasový folikul, vzniká otevřený komedon s černou tečkou způsobenou melaninem. V obsahu se hromadí saprofytická flora.
- Propionibacterium acnes ve vývodech a Staphylococcus epidermidis, které nadprodukcí lipáz způsobí vznik nenasycených mastných kyselin.
- To vede k zánětu.
Acne conglobata
Závažná forma akné, která je charakterizovaná zánětlivými
- papulami,
- pustulami,
- noduly,
- abscesy,
- píštělemi, a
- jizvením.
Nejvíce je postižen obličej, hrudník, v těžkých případech i paže a hýždě. Acne conglobata se může kombinovat s hidrosadenitidou, alopecií a těžšími celkovými příznaky – acne tetrada (24, 31).
Acne fulminans
Tak se označuje febrilní ulcerativní acne nodulocystica s otoky a bolestmi kloubů, leukocytózou, horečkami i se sterilní osteomyelitidou (32).
Projevy podobné akné mohou vyvolat i některé léky (především kortikosteroidy – aknéiformní exantém). Rovněž otrava halogenovanými aromatickými sloučeninami může vést k chloracne, které patří mezi profesionální dermatózy. Obdobně při práci s minerálními oleji bývají papulopustulózní projevy v místech kontaktu se znečištěným šatstvem (acne oleosa).
Infantilní forma akné bývá na tvářích a bradě malých dětí patrně po androgenech předaných matkou.
Acne excorieé označuje exkoriovanou formu mírné akné u neurotických žen.
Léčba
Přestože se někdy projevy akné jeví jako mírné, mají často dalekosáhlý psychosociální dopad na nemocného (i suicidiální tendence), a proto je nutný citlivý přístup lékaře i sestry při vyšetření a léčbě. Pacientovi musí být vysvětlena nutnost dlouhodobé soustavné léčby s pravidelnými kontrolami lékařem. Efekt léčby bývá mnohdy až po 2–6 měsících (80 % zlepšení).
U mírnějších forem vystačíme s topickou léčbou, s přípravky obsahující
- benzoylperoxid,
- kyselinu retinovou,
- kyselinu azelaovou, a
- antibiotika.
Obvykle se aplikují dvakrát denně.
Někdy pozorujeme zčervenání a olupování po benzoylperoxidu, pak je vhodné krátkodobé přerušení léčby. Středně těžké formy vyžadují kombinaci místních a celkově podávaných léků, především
- tetracyklinu,
- doxycyklinu,
- minocyklinu, nebo
- makrolidových antibiotik.
U těžkých forem akné se doporučují retinoidy.
Protože mají nežádoucí teratogenní účinek, je nutné zajistit u žen účinnou antikoncepci. Častá bývá i suchost kůže a sliznic, ale i zvýšení hladiny lipidů, eventuálně jaterních testů, proto je nutné pravidelné laboratorní vyšetření. Mezi účinné celkové prostředky u žen patří i hormonální antikoncepce, protože po ní dochází ke snížení tvorby mazu. Doplňkovou léčbou jsou
- fyzikální metody odstraňující komedony, nejlépe pomocí speciálního extraktoru,
- kryoterapie,
- dermabraze (zbroušení jizev vysokoobrátkovou frézou),
- chirurgická léčba,
- CO2 laser, nebo
- IPL (intenzivní pulzní světlo) (18, 24, 25, 31).
Rosacea (růžovka)
Rosacea je běžné, časté chronické zánětlivé onemocnění neznámé příčiny, které postihuje obě pohlaví po 40. roce věku, více ženy. Jako etiologické faktory se uvádějí:
- genetická dispozice,
- Demodex folliculorum,
- hypertenze,
- poruchy GIT traktu (Helicobacter pylori).
Nemoc zhoršují
- tepelné vlivy (sálavé teplo),
- alkohol,
- horké nápoje,
- UV záření,
- kortikoidy.
Přítomna je vazomotorická labilitou cév v obličeji, projevující se snadným zčervenáním vlivem změn okolní teploty. Postupně vzniká na tvářích, nose, čele a bradě erytém s teleangiektaziemi, rozšířenými cévkami, s červenými papulami až pustulami. U mužů může dojít ke zbytnění celého nosu následkem zvětšení mazových žláz (rhinophyma). Častou komplikací je postižení očí.
Nový systém definuje čtyři hlavní subtypy rosacey:
- rosacea erytematosa teleangiectatica (pálení, svědění),
- papulopustulosa (centrofaciální erytém, teleangiektázie),
- phymatosa (glandulární hyperplastická, hyperplastické mazové žlázy) a
- okulární.
Mezi speciální formy patří:
- rosacea granulomatosa (červenohnědé papule a hrboly na difůzně červené kůži),
- Morbihanova choroba (perzistující edém),
- rosacea conglobata, a
- rosacea fulminans (National Rosacea Society expert comittee, 2011 in Elewski, 10).
Rosacea fulminans (pyoderma faciei) je závažné kožní onemocnění, které se vyskytuje u žen středního věku, nikdy ne u mužů. Začíná náhle, netrvá déle než rok, kožní projevy nejsou doprovázeny mastnou kůží, nejsou přítomny komedony, přes výrazné kožní zánětlivé projevy nejsou postiženy vnitřní orgány. Připouštějí se vlivy hormonální, těhotenství a stres. Zarudlé hrboly na tvářích a čele, tedy centrofaciálně, nejsou kryty šupinami.
V léčbě se uplatňují kortikosteroidy, retinoidy, antibiotika. Projevy mohou spontánně ustoupit (23).
V léčení rosacey se používají tetracykliny v nízkých dávkách nebo druhá generace tetracyklinů – doxycyklin a minocyklin.
Makrolidová antibiotika zahrnují
- erytromycin,
- claritromycin, a
- azitromycin.
Metronidazol se používá pro celkovou i místní léčbu. Mezi lokální přípravky patří:
- kyselina azelaová,
- přípravky se sírou (sodium sulfat cetamid 10% + 5% síra),
- lokální přípravky s kyselinou salicylovou,
- ichtyolem,
- retinoidy,
- lokální Clindamycin.
Nověji se zkouší aplikace permethrinu a lokální imunomodulátory (tacrolimus / pimecrolimus). Doporučená je i eradikace Helicobacter pylori (18, 24, 25).
Demodikózy
Demodikózy se rozdělují na primární a sekundární (1).
Primární demodikóza:
Základní a první varianta, zvaná též pityriasis folliculorum, byla prvně popsána 1930 Ayresem (21, 22, 27). Vyznačuje se spíše asymetrickým zarudnutím s lokalizovanými konickými, až drsnými makulopapulami, které někdy intenzivně svědí. Při pohmatu vnímáme pocit podobný při potření smirkového papíru, vzniklý na podkladě folikulární keratózy. Setkáváme se rovněž s folikulárně vázanými papulopustulami. Lokalizace je většinou na tvářích. Někdy bývá přítomno i folikulární šupení (20).
Druhou variantou demodikózy je růžovce velmi podobný erytémem, s papulami, neštovičkami a šupinami (20, 26). Na rozdíl od rosacey jsou šupiny folikulárně vázané a eflorescence mohou být papulovesikulózní nebo vesikopustulózní a podobat se periorální dermatitidě. Přítomna může být na očních víčkách i Demodex-blefaridita, což z hlediska diferenciální diagnózy je komplikující, neboť 60 % nemocných s rosaceou má oční komplikace:
- nastříklé spojivky,
- blepharitis,
- iridocyklitis,
- hypopyon,
- keratitis.
V protikladu k akné nebo rosacey je u demodikózy rozložení lézí často povrchní a asymetrické. Naopak dobrá anamnéza, která upřesní informaci o náhlém počátku onemocnění s typickým průběhem, s flushingem, perzistencí zarudnutí a citlivostí na světlo svědčí spíše pro rosaceu. U demodikózy klinicky také nenalezneme žádné, pro rosaceu charakteristické, teleangiektazie.
Třetí variantou je granulomatózní demodikóza, která může být pro pacienty velmi znetvořující onemocnění, klinicky může napodobovat granulomatózní rosaceu s papulami, neštovičkami a hlubokými persistujícími uzly (7, 13, 17, 21). Eismann popsal v roce 2010 případ izolované abscedující nodulární demodikózy u 76-ti letého muže, u něhož se první projevy pustul a hrbolů objevily před zevním zvukovodem, postupně docházelo k progresi na tvář a obočí. Antibiotická a antimykotická léčba byla bez efektu. Bakteriologické vyšetření prokázalo přítomnost Staphylococcus epidermidis, mykologické vyšetření bylo negativní, histologické vyšetření prokázalo hyperplastické mazové žlázy, zánětlivé abscesy, perforované folikulární cysty a přítomnost Demodex sp.
Intravenózní aplikace metronidazolu (2x 500 mg/d/10 dní) byla bez efektu. Po jednorázové aplikaci ivemerctinu (200 ∝g/kg váhy) a lokální aplikaci permethrinu po dobu 4 týdnů, došlo ke zlepšení až vymizení kožních projevů (9).
Sekundární demodikóza:
Označujeme tak stav, kdy nález Demodex sp. komplikuje jiné kožní onemocnění (nejčastěji rosaceu) (7, 11, 16). O etiologické roli se uvažuje, při překročení množství roztočů nad 5/cm2, přičemž průkaz jednoho jednotlivého roztoče v šupinách nebo v obsahu pustul nemá žádný patogenetický význam. Roztoči rodu Demodex sp., kteří se řadí do třídy Arachnida, řádu Acarina, se považují u člověka za komenzály, někdy za fakultativní patogeny (21, 27) a na naší kůži jich mohou být tisíce (3, 4, 6, 7). Prvně jej popsal r. 1842 G. Simon (1, 14, 21). (obr. 7)
Obr. 1. Demodex-Milben. Aus der Publikation von Simon (1848) 
U psů parazituje Demodex canis, který může u imunitně defektních zvířat způsobit ztrátu srsti a být i život ohrožující (22, 27). U růžovky byla zjištěna statisticky významnější přítomnost Demodex než u zdravých jedinců (3, 5, 6, 9).
Výskyt roztočů v populaci je velmi častý, uvádí se 11,9–72%, u 70-ti letých je často 100% a je bez klinické manifestace (3, 22, 25, 27). U dětí je výskyt vzácný, i když existují výjimky (14) a překvapivě není vysoký ani v období puberty.
Nejčastější lokalizací výskytu jsou nazolabiální ryhy, nos, čelo a brada. Mohou být ale postiženy i jiné partie těla (např. obočí, kštice) (4, 7, 11, 22). Pouhá přítomnost roztoče není patologickým nálezem a je klinicky většinou němá.
Taxonomicky rozeznáváme
- Demodex folliculorum, a
- Demodex brevis.
První je podlouhlého vřetenovitého tvaru 0,3–0,4 mm velký a sídlí hlavně ve vlasových folikulech.
Demodex brevis je kratší a vyskytuje se hlouběji v mazových nebo meibomských žlázkách.
Demodex se živí enzymatickým štěpením proteinů a lipidů ve folikulech. Samice klade vejce v tomto prostředí, za 3–4 dny se líhnou šestinohé larvy a za týden se změní v osminohého dospělého jedince. Celý životní cyklus je 14,5 dne (19, 25). Diskutuje se i význam antigenní vliv proteinů stimulujících zánět, které byly získány z bakterie Bacillus oleronius izolované z roztoče Demodex folliculorum (21).
U akné vulgaris nebývá výskyt Demodex sp. vyšší než u zdravých kontrol stejného věku, naopak vzrůstá ve stáří, kdy paradoxně se snižuje produkce kožního mazu (3, 4). Sledován byl i imunologický stav hostitele, protože byly pozorovány klinicky těžší formy v případě onemocnění HIV/AIDS (3, 16, 20). Zaznamenán byl i vliv glukokortikoidů a diabetes mellitus (3, 4, 5, 25, 27). Zkoumán byl i vztah demodikózy na některé haplotypy HLA systému (11, 17). Předpokládá se, že patogeneticky působí svými výkaly, kladením vajec, při zvýšeném počtu své přítomnosti i jako cizí těleso. To patrně vyvolává granulomatózní zánět.
Vlastní pozorování
Nemocný 27-ti letý muž byl doporučen na specializované kožní vyšetření a léčení praktickým lékařem. Pracuje jako dělník ve sklářském průmyslu a 2 roky má přetrvávající kožní projevy na obličeji, které se zhoršují. Nepozoroval sezónní vlivy ročních období. Dosavadní topická léčba byla bez efektu, celkovou terapii neužíval. Většinou používal pouze lokálně antibiotika (Framykoin drm. ung., Eryfluid derm. sol). Rodinná anamnéza byla negativní a v osobní anamnéze neuvedl žádné závažné choroby.
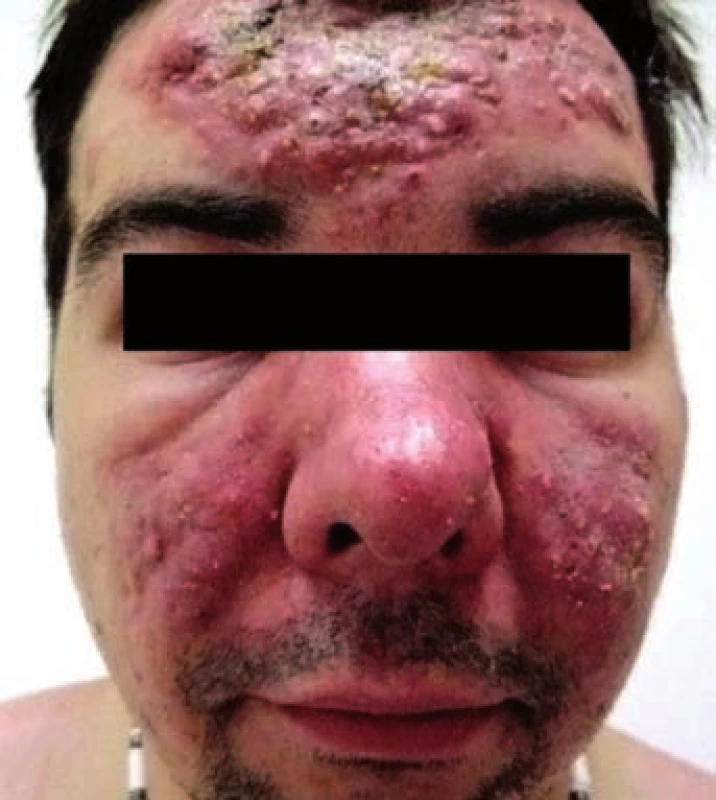
Na tvářích, čele, nose jsme nalezli rozsáhlé abscedující infiltráty s folikulárně vázanými pustulami, na jejichž povrchu jsou navíc přítomny pevně lnoucí bělavé šupiny. Místy jsou patrné vkleslé drobné jizvy. Nejsou přítomny rozšířené cévy, ani komedony. Není „flushing“ (přechodné zčervenání). Projevy mírně svědí, především v noci (obr. 1, 2).
Obr. 3. Detail nálezu na počátku léčby 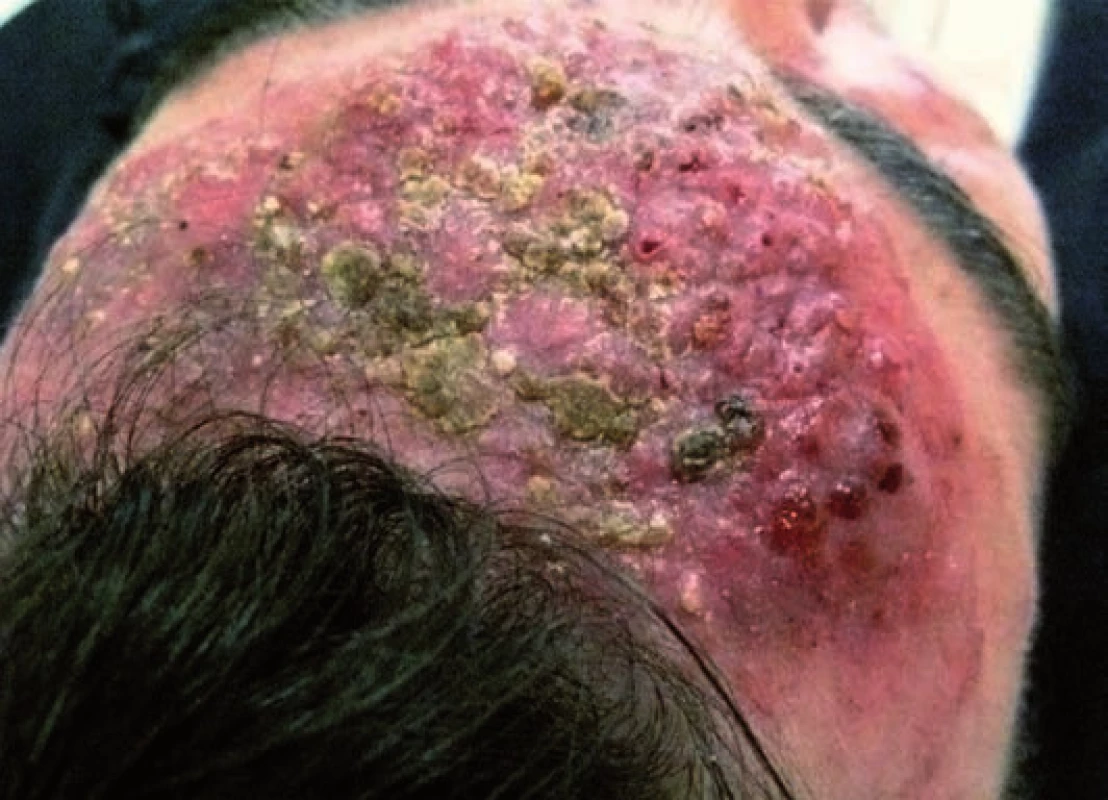
Z klinického obrazu vyplývá následující diferenciální diagnóza:
- a) acne vulgaris
- b) rosacea
- c) demodicosis
Teoreticky přicházejí ještě v úvahu další podobné, ale méně pravděpodobné diagnózy:
- stafylokoková folikulitida,
- pityrosporon foliculitis,
- eosinofilní folikulitida asociovaná s HIV,
- dermatitis perioralis,
- dermatitis rosaceiformis steroidica,
- Groverova choroba,
- lepra (facies leontina),
- sarkoidóza,
- tuberkulóza,
- atypické mykobakteriózy,
- hluboké podkožní a systémové mykózy,
- kožní leishmanióza,
- syfilis,
- yaws (framboesie),
- erythematodes,
- leukémie nebo T-lymfom,
- Kaposiho sarkom,
- metastázy nádorů (8, 17, 19, 22, 24, 25, 31).
Vyšetření
Histologické vyšetření:
V histologii odečtena pseudoepiteliomatózní hyperplazie epidermis s dilatovaným folikulem, s rupturami epitelu a se zbytky parazita. V okolí je chronický zánětlivý infiltrát převážně z lymfocytů. V jiných částech preparátu je zastižena i nespecifická granulační tkáň, pravděpodobně jako reakce na cizorodé těleso (chitinový skelet parazita), opakovaně nalezen Demodex sp. a jsou přítomny také kvasinky (Yarrowia). Barvení na PAS bylo negativní. (obr. 3, 4).
Obr. 4. Intraepidermálně dilatovaný folikl se zbytky parazita, v okolí nevelké chronické zánětlivé infiltráty převážně lymfocyty, (zvětšení 100x) 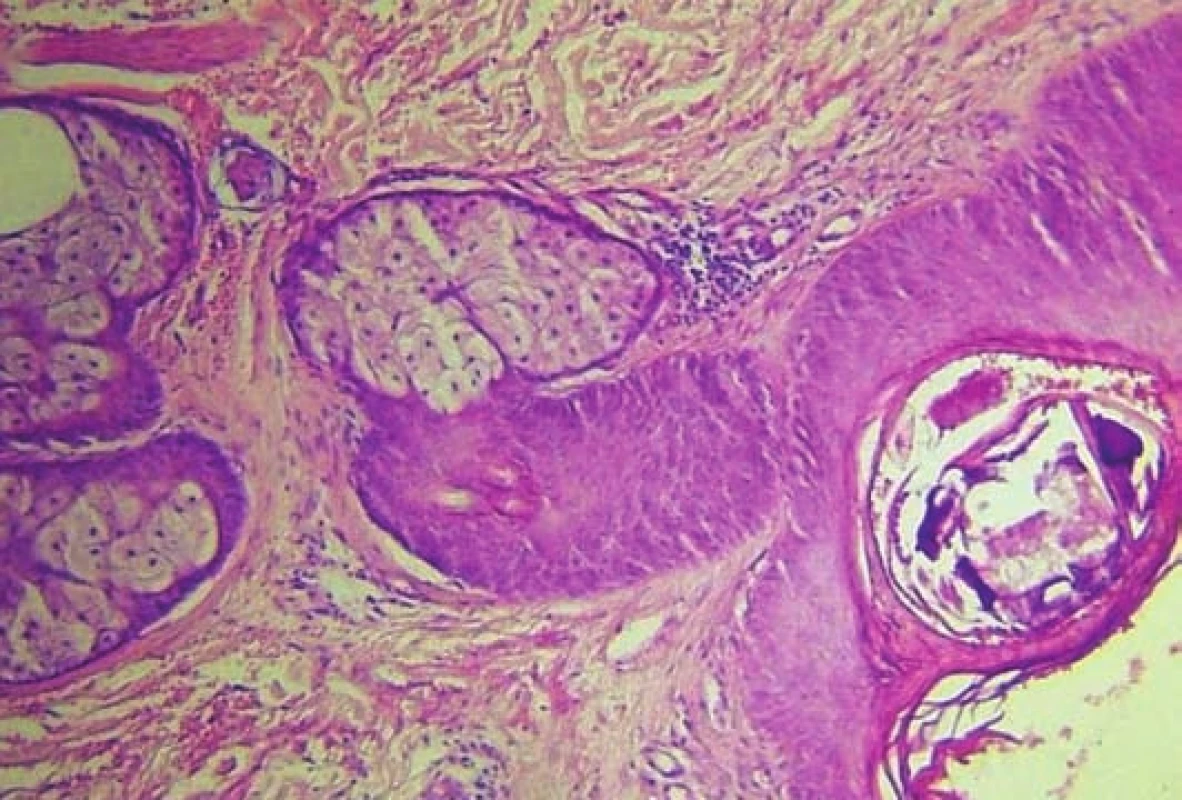
Obr. 5. Granulom a drobné pravděpodobně cizorodé tělísko v oblasti ulcerace, (zvětšení 200x) 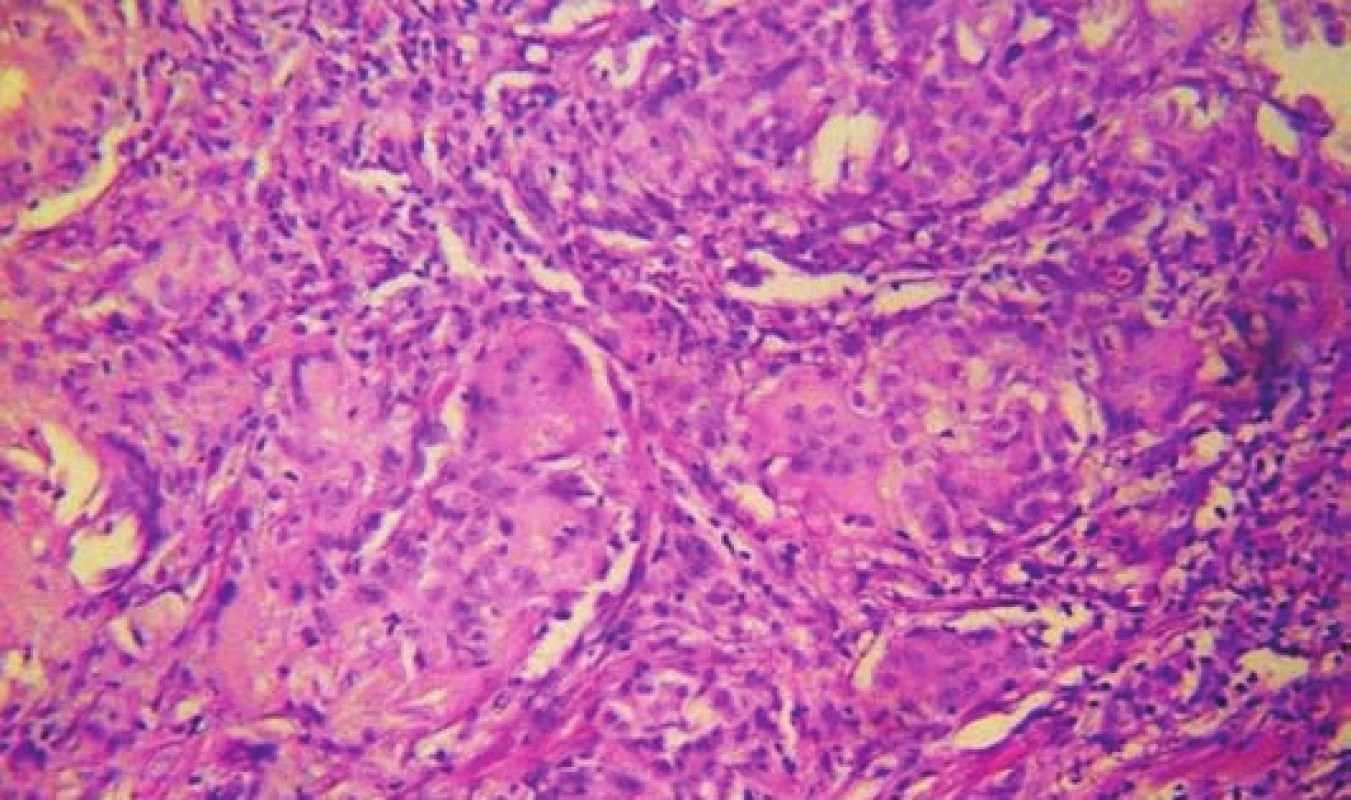
Hematologické vyšetření:
zjištěna pouze leukocytóza (10,90, referenční rozmezí 4,0–9,5.109/l)
Biochemické vyšetření:
nalezena pouze mírně zvýšená hodnota ALT (0,92, referenční rozmezí 0,20–0,80 μkat/l). Ostatní nálezy včetně minerálů v séru, cholesterolu byly v normě.
Mikrobiologické a mykologické vyšetření (RNDr. A. Veselská):
opakovaný průkaz Staphylococcus epidermis a Candida lipolytica (Yarrowia lipolytica). Nativní preparát i kultivace provedena odběrem šupin skalpelem do 30 % KOH a kapky Ryluxu ve fluorescenčním mikroskopu při zvětšení 10 x 10 a 10 x 20. Kvasinky rostly v krémových mukózních koloniích na Sabouraudově agaru při teplotě 25 °C a 36 °C a identifikovány rovněž na rýžovém agaru (umožňuje tvorbu pseudomycelií) a biochemicky Auxacolorem (sestava cukrů). Provedena také citlivost na antimykotika. I na agaru na 1cm2 nalezen 2x Demodex.
Candida lipolytica (Yarrowia lipolytica) nepatří mezi běžné oportunní infekce. Vyskytuje se ubiquiterně, přičemž byla zachycena v chlazených masných výrobcích, ropných produktech, z půdy a ze zemědělsky zpracovávaných rostlin. C. lipolytica také byla izolována z úst, plicního stromu a střev. Popsané doložené infekce jsou uváděny u dvou pacientů s abúzem alkoholu ve spojení s candidemií, dále u tří nemocných s potraumatickou oční infekcí, u jednoho pacienta s chronickou sinusitidou, u imunosuprimovaných nemocných, např. po transplantaci kostní dřeně nebo u leukemie, a jako příčina candidemie při kolonizaci katétru (2, 12).
Parazitologické vyšetření:
opakovaný cílený nález Demodex sp. ve větším množství (obr. 5, 6).
Obr. 6. Opakovaný nález Demodex sp. a kandida 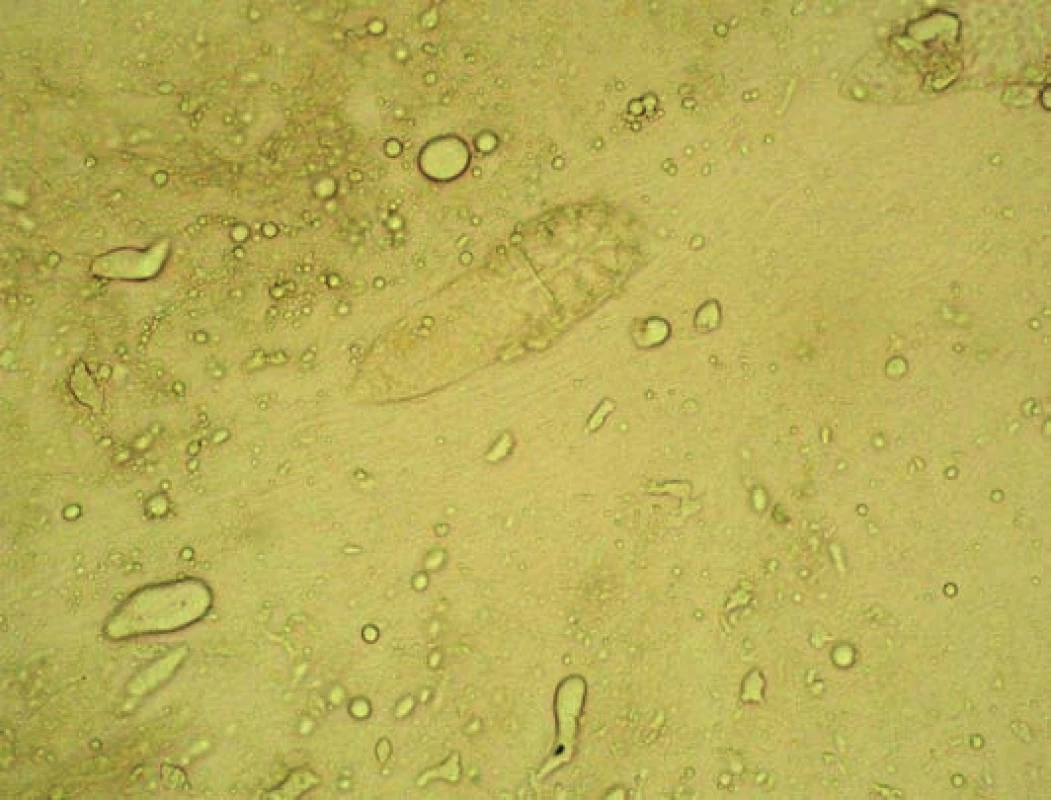
Obr. 7. Opakovaný nález Demodex sp. a kandida 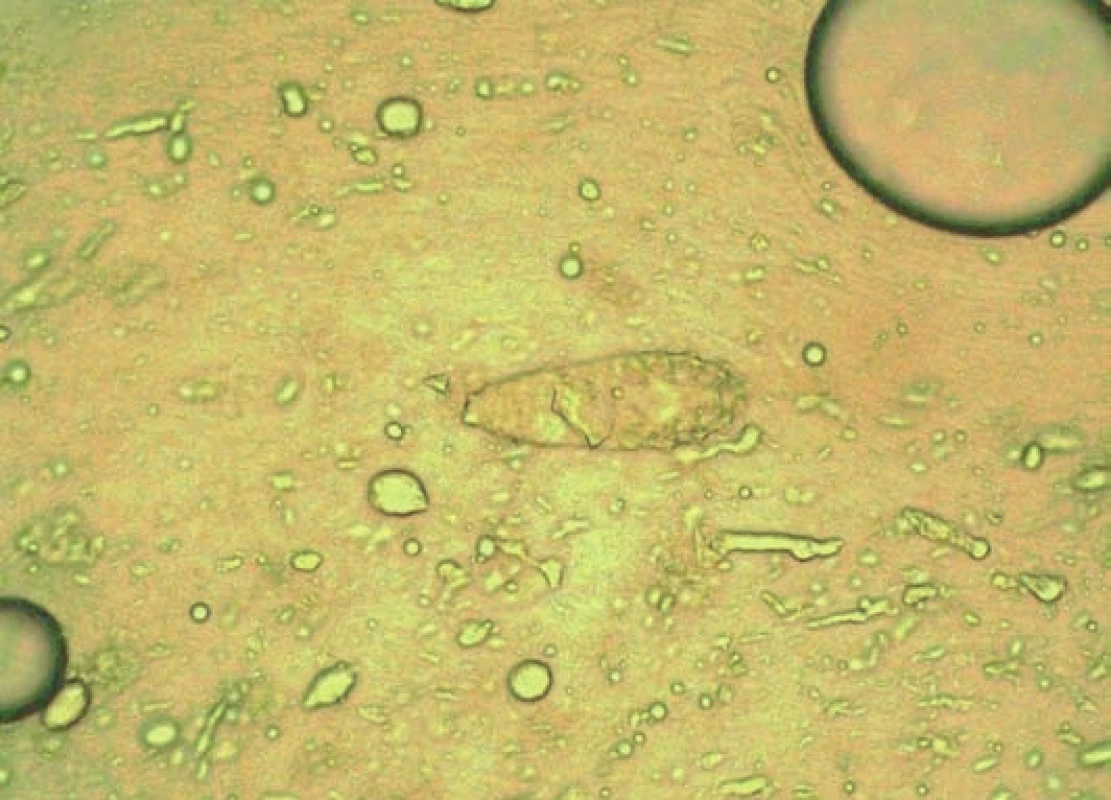
Průkaz roztoče proveden v nativním preparátu. Skalpelem byly odebrány šupiny z projevů a naneseny na podložní sklo, současně aplikován 10% KOH a materiál překryt krycím sklíčkem. Po 10 minutách preparát odečten mikroskopicky při zvětšení 10–20x. Vyhodnocena plocha 1 cm2. Počet parazitů > 6 D/cm2. Přítomnost roztoče byla zjištěna i fluorescenčním mikroskopem. Pro úplnost uvádíme, že roztoče (pouze D. folliculorum) lze také zkoumat snímáním pomocí cyanoakrylátové pryskyřice (tzv. skin surface biopsy – neprovedeno) (10, 14).
Diskuse
Diagnostická úvaha byla u našeho případu obtížná:
Histologické vyšetření:
vyřadilo řadu shora uvedených nemocí z diferenciální diagnostiky (viz obr. 3., 4).
Věk, lokalizace a konfigurace:
nemocný je na onemocnění růžovkou relativně ještě mladý (30 let), vzhledem k možné diagnóze akné chybí naopak komedony. U rosacey jsou přítomny teleangiectasie, které u tohoto případu chyběly. Nemoc je i podle obrázku (obr. 1) symetrická, což zase spíše svědčí pro rosaceu. Hlubší infiltráty až abscesy opět více vidíme u rosacey, i když abscesy i cysty byly u demodikózy rovněž popsány (22, 27). Demodikóza bývá většinou asymetrická.
Laboratorní nález:
Demodex sp. s výskytem nad 5/cm2 je nálezem podporujícím etiologickou roli v případě demodikózy. Zda má také nějaký klinický význam masivní nález Candida lipolytica je diskutabilní. U našeho případu není jasné, kde infekci touto kandidou náš pacient získal. Přikláníme se k názoru, že jde o náhodný nález, který pravděpodobně neměl patogenetický význam. Svědčí pro to i skutečnost, že agens bylo dobře citlivé na itraconazol i kotrimazol. Cílená léčba těmito antimykotiky nezlepšila v žádném případě klinický obraz, který trval, a onemocnění dále progredovalo.
Ověření diagnózy léčbou,
která např. pomáhá při diagnostických rozpacích u svrabu, v tomto případě spíše selhává. Terapie parazita, respektive demodikózy i rosacey je totiž prakticky identická (metronidazol, TTC).
Terapie
namířená proti Demodex není jednoznačná a ne zcela spolehlivá (27). Dříve se používal lokálně lindan, ale v celé EU byl stažen z distribuce. Další možností jsou benzoylbenzoát a krotamiton (neregistrován), případně ivermektin, který je u nás zatím jen veterinárním léčivem, ale zatím nezaznamenán významný efekt v léčbě (25). Pozitivně by mohl působit avermektin (odvozený od makrolidů).
Nově přichází i možnost vyzkoušet permethrin (syntetický pyrethroid). V léčbě mohou pomoci dále síra, antibiotika, retinoidy (isotretinoin) a metronidazol celkově (2 týdny 750 mg/den, pak 6 týdnů 500 mg/den), případně v kombinaci s lokální léčbou. Metronidazol (Entizol, 2x 250 mg/den 20 dní se rovněž používá opakovaně v odstupu 14 dní) (5, 6, 27). V našem případě byl také obdobně podán ve dvou posledně jmenovaných cyklech s dobrým efektem (obr. 8, 9).
Obr. 8. Výsledek léčby metronidazolem 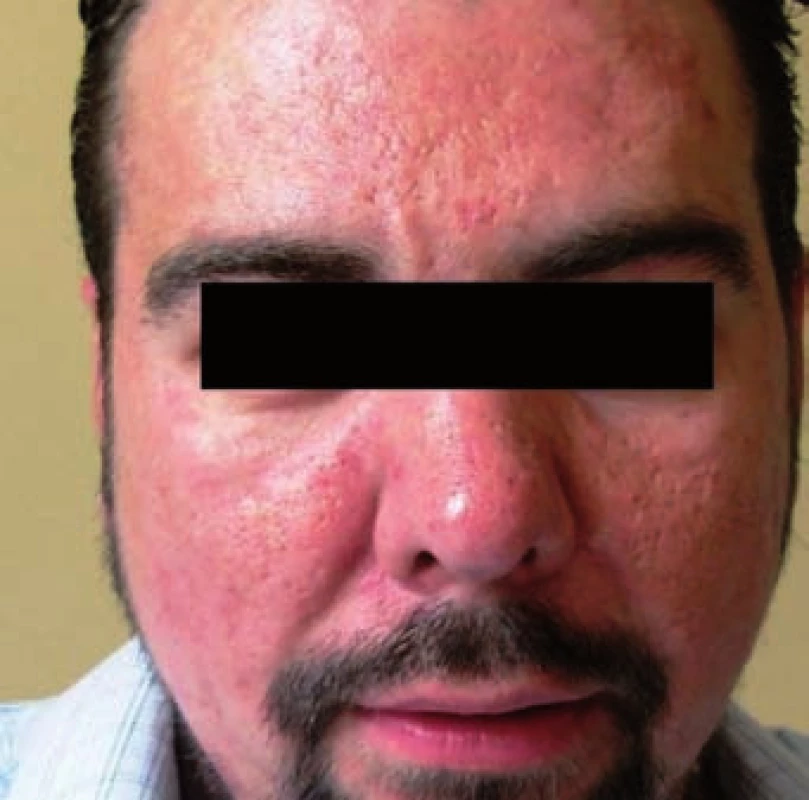
Obr. 9. Výsledek léčby metronidazolem (detail) 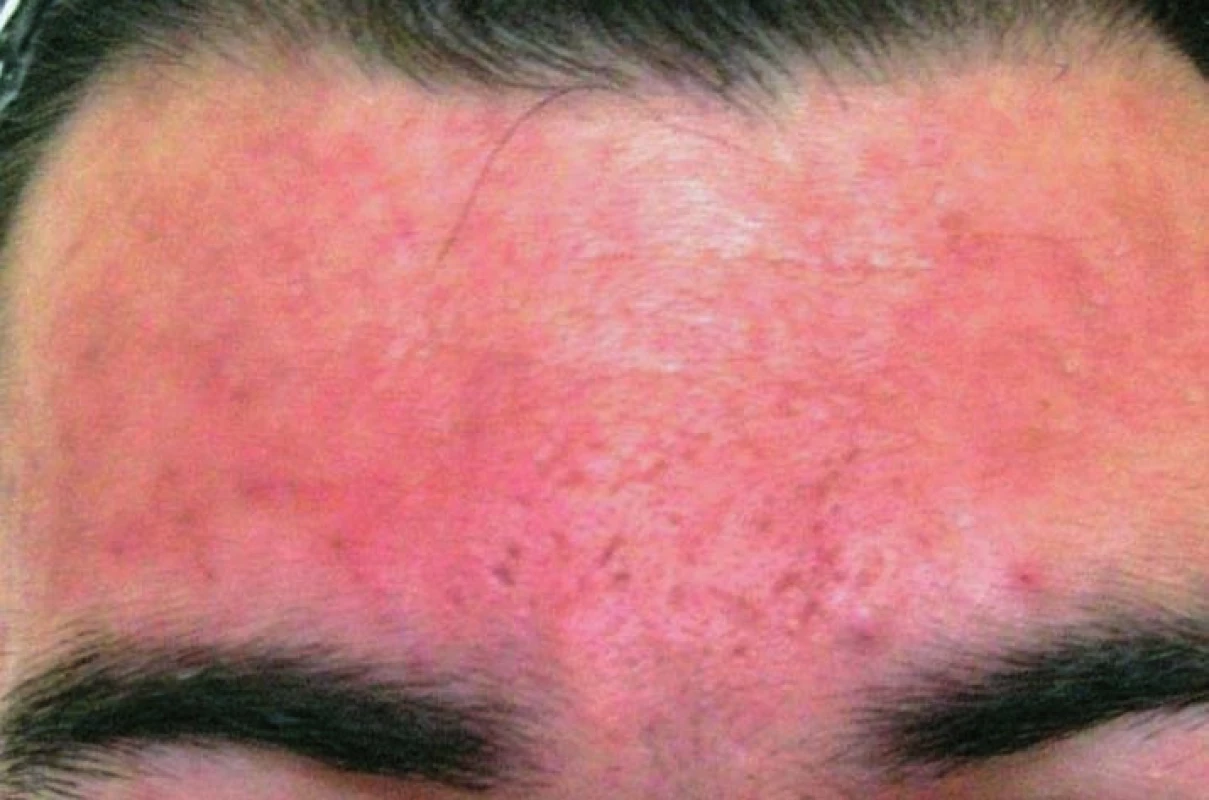
Předchozí léčba při aplikaci antibiotik (azitromycin), retinoidů (acitretin), antimykotik (itrakonazol, ketokonazol) nevedla ke zlepšení.
Přestože patogenetická úloha Demodex není zcela jednoznačná, je třeba se s možným vlivem roztočů na průběh onemocnění zabývat. Demodex se může zřejmě podstatně podílet na formování klinického obrazu rosacey. V řadě případů u psů i člověka (HIV) se demodex může významně uplatnit při imunosupresi hostitele (19, 22, 27, 28).
Redukce či likvidace Demodex sp. při jeho vyšší přítomnosti může velmi pozitivně ovlivnit klinický průběh onemocnění, případně vést až k ústupu nebo plnému zhojení, jako tomu bylo u námi demonstrovaného případu. Svědění je poměrně nepřesný údaj, protože někteří autoři uvádějí jeho přítomnost (22, 31), jiní, že je malá (19, 25), další zaznamenali velkou (21, 27, 28). Noční svědění by mohlo svědčit pro aktivitu parazita. Nálezy na očích mohou být rovněž zavádějící (25, 27, 28, 29).
Závěr
Autoři po zvážení všech skutečností se domnívají, že se u předvedeného případu jednalo spíše o demodikózu, a to z následujících důvodů:
- nepřítomnost teleangiectasií a komedonů,
- náhlý vznik onemocnění u mladšího muže, u kterého byl opakovaně laboratorně prokázán Demodex v dostatečném množství (více než 6 D/1cm2) ze šupin i fluorescenčním vyšetřením,
- relativně promptní pozitivní reakce na léčbu metronidazolem.
U pacienta nepředcházely anamnestické, ani klinické známky akné, byl bez febrilií i postižení dalších orgánů (kosti).
Další morfologicky blízká, respektive podobná choroba, která přichází v úvahu je rosacea fulminans. Postiženy bývají převážně ženy středního věku, je možná spontánní regrese. Na povrchu projevů nejsou nánosy šupin.
Jednoznačným závěrem je, že je třeba na možnost infikování Demodexem pomýšlet a u podobných případů zvolit také antiparazitární léčbu. Zavedením a registrací dalších antiparazitik se zřejmě rozšíří také naše možnosti terapeutického zásahu. Metronidazol se vsoučasnosti ukazuje jako lék volby.
Prim. MUDr. Hana Duchková, DrSc.
Kožní sanatorium Ústí n. L.
Velká Hradební 47
400 01 Ústí nad Labem
E-mail: duchkova@koznisanatorium.cz
Štítky
Praktické lekárstvo pre deti a dorast Praktické lekárstvo pre dospelých
Článek Ortostatická hypotenziaČlánek Glomus tumor prstuČlánek Prohlášení ČOS ČLS JEPČlánek Jubilea
Článok vyšiel v časopisePraktický lékař
Najčítanejšie tento týždeň
2011 Číslo 9- Metamizol jako analgetikum první volby: kdy, pro koho, jak a proč?
- Kombinace metamizol/paracetamol v léčbě pooperační bolesti u zákroků v rámci jednodenní chirurgie
- Antidepresivní efekt kombinovaného analgetika tramadolu s paracetamolem
- Naděje budí časná diagnostika Parkinsonovy choroby založená na pachu kůže
- Srovnání analgetické účinnosti metamizolu s ibuprofenem po extrakci třetí stoličky
-
Všetky články tohto čísla
-
Základy kognitivní, afektivní a sociální neurovědy
IX. Altruismus - Primární prevence v onkologii
- Ortostatická hypotenzia
- Celoživotní vzdělávání všeobecných praktických lékařů v ČR a nová pravidla ČLK
-
Program Zdraví 2020
Budoucnost evropské zdravotní politiky - Pohled mladých českých praktiků na specializační vzdělávání – dotazníkový výzkum
- Ze života odborných společností ČLS JEP
- Interakce alkoholu a jiných látek: komplikovaný problém
- Demodikóza
- Glomus tumor prstu
- Sto rokov alergénovej imunoterapie, prvý rok sublingválnej tabletovej formy Oralair
-
Miniportréty slavných českých lékařů
Bohuslav Polák, přední český farmakolog a zakladatel slovenské farmakologie - Desiate výročie odhalenia pamätníka Franzovi Kafkovi v Tatrianskych Matlairoch
- Kafka a Rimbaud – jsou si blízcí?
- Vzpomínka na Arnošta Lustiga (co předjímal Kafka, Lustig prožil)
- Návšteva Franza Kafku v Maďarsku
- Vzpomínka na MUDr. Radmila Höschla (1931–2011)
- První celoevropská konference pacientů s kolorektálním karcinomem
- Prohlášení ČOS ČLS JEP
- Poďakovanie prof. MUDr. Miloši Velemínskému
- Ze života odborných společností ČLS JEP
- V ČR Stoupá zájem o estetické operace
- Ze života odborných společností ČLS JEP
- Jubilea
-
Základy kognitivní, afektivní a sociální neurovědy
- Praktický lékař
- Archív čísel
- Aktuálne číslo
- Informácie o časopise
Najčítanejšie v tomto čísle- Ortostatická hypotenzia
- Glomus tumor prstu
- Demodikóza
- Interakce alkoholu a jiných látek: komplikovaný problém
Prihlásenie#ADS_BOTTOM_SCRIPTS#Zabudnuté hesloZadajte e-mailovú adresu, s ktorou ste vytvárali účet. Budú Vám na ňu zasielané informácie k nastaveniu nového hesla.
- Časopisy