-
Články
- Časopisy
- Kurzy
- Témy
- Kongresy
- Videa
- Podcasty
Péče o nemocné se symptomatickou a asymptomatickou primární hyperparatyreózou v ambulantní praxi dnes
Symptomatic and asymptomatic primary hyperparathyroidism in outpatient care – current issues
Objective:
To assess the diagnostic and therapeutic options in the care of patients with primary hyperparathyreosis in outpatient practice.Cohort and methods:
The study included all the patients with primary hyperparathyroidism treated at the 2nd Internal Medicine Department, Masaryk University and the University Hospital of St. Anne in Brno in the period from Jan 1, 2008 to Dec 31, 2013. The sample consisted of 218 patients, including 41 men and 177 women. Patients with secondary hyperparathyroidism, especially patients with underlying hypovitaminosis D, renal insufficiency and those taking medications with possible effects on parathyroid hormone levels, have not been included in the study. A special attention was paid to differences between the normocalcaemic and hypercalcaemic patients. Ultrasound scanning was performed in all patients, while scintigraphy was indicated in patients who are considered for possible surgical treatment.Results:
In the group of 218 patients, serum calcium levels at the baseline were pathologically elevated in 31 patients (14 %) and normal in 187 patients (86 %). One fifth of patients with normocalcaemic primary hyperparathyroidism developed long-term hypercalcaemia – within two years in two thirds of the patients from the onset of the disease and sporadically also after more than four years of follow-up. Parathyroid adenoma was found and removed in 30 hypercalcemic patients (in 97 % of all 31 hypercalcemic patients operated on) and in 2 normocalcemic patients (40 % of all 5 the normocalcemic patients operated on). Pharmacological treatment was administered to 22 patients, of which 9 patients received long-term treatment and 13 patients received pharmacotherapy only during the preoperative preparation for patients with very high serum calcium levels.Conclusion:
The results support the opinion that primary hyperparathyroidism is a biphasic disease. The initial normocalcemic period is often asymptomatic or associated with symptoms of little importance. Severe complications, however, may already be present also in normocalcemic patients. The decision of when patients with normocalcemic primary hyperparathyroidism should be monitored and when initiation of treatment is needed should also require more detailed information.Key words:
hypercalcaemia – hyperparathyroidism asymptomatic and primary – normocalcaemia – outpatient care – parathyroid hormone – surgery and pharmacotherapy
Autoři: Helena Šiprová 1; Miroslav Souček 1; Zdeněk Fryšák 2; Květoslav Šipr 3
Působiště autorů: II. interní klinika LF MU a FN U sv. Anny v Brně 1; III. interní klinika nefrologická, revmatologická a endokrinologická LF UP a FN Olomouc 2; Ústav sociálního lékařství a veřejného zdravotnictví LF UP Olomouc 3
Vyšlo v časopise: Vnitř Lék 2016; 62(10): 775-780
Kategorie: Původní práce
Souhrn
Cíl práce:
Posoudit diagnostické a terapeutické možnosti péče o nemocné s primární hyperparatyreózou v ambulantní praxi.Soubor a metodika:
Do studie byli zařazeni všichni nemocní s primární hyperparatyreózou, kteří byli ošetřováni v endokrinologické ambulanci II. interní kliniky LF MU a FN u sv. Anny v Brně v době od 1. 1. 2008 do 31. 12. 2013. Soubor tvořilo 218 nemocných, z toho bylo 41 mužů a 177 žen. Do studie nebyli zařazeni nemocní se sekundární hyperparatyreózou, zejména při hypovitaminóze D, renální nedostatečnosti a při užívání léků s možným působením na hladinu parathormonu. Zvláštní pozornost byla věnována rozdílům zjištěným u nemocných se zvýšenou a normální sérovou hladinou kalcia.Výsledky:
Ve skupině 218 nemocných se při vstupním vyšetření zjistila patologicky zvýšená sérová hladina kalcia u 31 nemocných (14 %) a normální sérová hladina kalcia u 187 nemocných (86 %). U 20 % nemocných s normální sérovou hladinou kalcia došlo během sledování k dlouhodobé hyperkalcemii, a to ve dvou třetinách případů do 2 let od zjištění choroby, ojediněle však také později než za 4 roky. Adenom příštítných tělísek byl nalezen a odstraněn u 30 hyperkalcemických nemocných (97 % všech 31 operovaných hyperkalcemických nemocných) a u 2 normokalcemických nemocných (40 % všech 5 operovaných normokalcemických nemocných). Farmakologická léčba se uskutečnila u 22 nemocných, z toho u 9 nemocných šlo o léčbu dlouhodobou a u 13 nemocných o farmakoterapii podávanou pouze v rámci předoperační přípravy u nemocných se značně vysokou sérovou hladinou kalcia.Závěr:
Získané výsledky podporují názor, že primární hyperparatyreóza je dvoufázové onemocnění. Počáteční normokalcemické období bývá často bezpříznakové nebo spojené s příznaky jen málo výraznými. Někdy však mohou být již u normokalcemických nemocných přítomny závažné komplikace. Pro přesnější určení toho, které nemocné s normokalcemickou primární hyperparatyreózou postačí sledovat a u kterých je již potřebná léčba, bude nezbytné získat další informace.Klíčová slova:
ambulantní péče – hyperkalcemie – hyperparatyreóza asymptomatická a primární – léčba chirurgická a farmakologická – normokalcemie – parathormonÚvod
Primární hyperparatyreóza (PHPT) je generalizovaná porucha kalciového, fosfátového a kostního metabolizmu, která je důsledkem dlouhodobě autonomně zvýšené sekrece parathormonu [1]. Donedávna patřila mezi choroby vyskytující se vzácně, v současnosti však jde o 3. nejčastější endokrinní onemocnění. V poslední dekádě se spektrum nemocných rozšiřuje o pacienty s nadprodukcí parathormonu, avšak s nezvýšenou hladinou sérového kalcia a chybějící symptomatologií charakteristickou pro klasickou formu PHPT.
Soubor a metodika
Sledování nemocných se uskutečnilo na II. interní klinice LF MU a FN u sv. Anny v Brně a byli do něho zařazeni nemocní ošetřovaní pro PHPT na endokrinologické ambulanci kliniky v době od 1. 1. 2008 do 31. 12. 2013. Stav nemocných byl sledován do 31. 12. 2014.
Do studie byli zařazováni pouze nemocní se sérovou hladinou parathormonu > 7,1 pmol/l. U nemocných s kalcemií v mezích normy se k vyšetření sérové hladiny parathormonu přistupovalo po komplexním hodnocení jejich zdravotního stavu, nejčastěji u nemocných se sníženou kostní denzitou nebo nefrolitiázou. K důvodům podporujícím rozhodnutí vyšetřit hladinu parathormonu patřilo také snížení sérové hladiny fosfátů, nález kalcemie při horní hranici normy a přítomnost chorob, které se při PHPT vyskytují častěji, zejména tyreopatie a arteriální hypertenze.
Do studie nebyli zahrnuti pacienti se sekundární hyperparatyreózou, zvláště při renální nedostatečnosti, při nedostatku vitaminu D a nemocní, kteří užívali léky s možným působením na hladinu parathormonu (tiazidy, inhibitory protonové pumpy a lithium). U všech nemocných se zvýšenou sérovou hladinou parathormonu, ale normální kalcemií, byla vyšetřena hladina 25-hydroxyvitaminu D3. Při zjištění hodnoty < 50 nmol/l byla zahájena substituce vitaminem D3. Jestliže po aplikaci vitaminu D3 došlo k normalizaci hodnot parathormonu, v souladu s literaturou se usuzovalo na sekundární hyperparatyreózu a nemocný do studie zařazen nebyl [2].
V souladu s doporučením referenční laboratoře se za fyziologické považovaly sérové hladiny celkového kalcia od 2,10 do 2,60 mmol/l, ionizovaného kalcia od 1,15 do 1,33 mmol/l a fosfátů od 0,87 do 1,45 mmol/l.
Sledovaný soubor tvořilo 218 osob, z toho 41 mužů a 177 žen. Věk nemocných se pohyboval od 26 do 85 let, průměr byl 61,1 let a medián 63 let. Více než dvě třetiny nemocných patřily do 6. a 7. věkové dekády, 9 osob bylo starších 80 let.
Nemocní byli sledováni po dobu 1–7 let, přitom 127 nemocných bylo sledováno po dobu nejméně 4 let a 50 pacientů po dobu nejméně 6 let. Sonografické vyšetření se uskutečnilo u všech nemocných a scintigrafie především u pacientů připravovaných k chirurgické léčbě.
Statistická významnost rozdílů v přítomnosti subjektivních potíží i zjištěných přidružených chorob a v úspěšnosti scintigrafického vyšetření byla analyzována pomocí χ2-testu. Kvantitativní rozdíly zjištěných hodnot sérových hladin parathormonu, kalcia a fosfátů byly posuzovány pomocí Studentova t-testu. V obou případech se rozdíl na hladině významnosti 0,05 považuje za statisticky významný a rozdíl na hladině významnosti 0,001 za statisticky vysoce významný [3,4].
Výsledky
Byl sledován klinický stav, laboratorní nálezy, přidružené choroby a terapie. Ve skupině nemocných, u kterých se při vstupním vyšetření zjistily normální hladiny kalcia, se věnovala pozornost hlavně rozdílům mezi nemocnými, kteří zůstali normokalcemickými po celou dobu sledování, a nemocnými, kteří přešli do hyperkalcemie.
Subjektivní potíže
Dvě třetiny nemocných byly při vstupním vyšetření bez potíží, necelá třetina nemocných potíže udávala. Nemocní s hyperkalcemií udávali při vstupním vyšetření subjektivní potíže v 71 %, nemocní s normokalcemií ve 23 %.
Ze 151 trvale normokalcemických nemocných uvedlo při vstupním vyšetření potíže 30 nemocných (20 %), a z 36 nemocných, kteří se během sledování stali hyperkalcemickými, 14 nemocných (39 %). Rozdíl byl statisticky významný (p = 0,02).
Nemocní udávali zejména zvýšenou únavnost, zažívací potíže, psychické problémy a bolesti kostí a svalů. Výrazné rozdíly byly zejména v počtu stížností na únavnost. Z 36 normokalcemických nemocných, kteří se během sledování stali hyperkalcemickými, uvádělo při vstupním vyšetření zvýšenou únavnost 10 nemocných (28 %), avšak ze 151 nemocných, kteří zůstali trvale normokalcemickými, jen 19 nemocných (13 %). Rozdíl byl statisticky významný (p = 0,02).
Sérová hladina parathormonu
Sérová hladina parathormonu zjišťovaná při vstupním vyšetření se pohybovala od 7,2 do 153,3 pmol/l. U normokalcemických pacientů byla při vstupním vyšetření sérová hladina parathormonu 7,2–26,9 pmol/l (průměr 9,7 pmol/l) a u pacientů hyperkalcemických 7,2–153,3 pmol/l (průměr 29,6 pmol/l). Rozdíl byl statisticky významný (p < 0,01).
Sérová hladina kalcia
Při vstupním vyšetření se zjistila normální hladina kalcia u 187 osob, z toho během sledování přešlo do hyperkalcemie 36 nemocných (19 %) a 151 nemocných (81 %) zůstalo normokalcemických.
U trvale normokalcemických nemocných činila při vstupním vyšetření průměrná hodnota celkového kalcia 2,38 mmol/l a u nemocných, kteří se během sledování stali hyperkalcemickými, 2,46 mmol/l. Rozdíl byl vysoce statisticky významný (p < 0,001).
K přechodu z normokalcemie do hyperkalcemie došlo u 24 nemocných během prvních 2 let sledování (67 %), u 10 nemocných v období mezi 2 a 4 lety (28 %) a u 2 nemocných později než za 4 roky od začátku sledování (5 %).
Od prvního přechodu do hyperkalcemie byl vzestup sérového kalcia již trvalý u 22 nemocných (61 %) a zpočátku intermitentní u 14 nemocných (39 %). U žádného z nemocných, u kterých se hyperkalcemie prokázala již při vstupním vyšetření, během sledování nedošlo bez léčby k přechodu do normokalcemie.
Sérová hladina fosfátů
Sérové hladiny fosfátů se při vstupním vyšetření pohybovaly od 0,39 do 1,49 mmol/l, průměr byl 0,96 mmol/l. U hyperkalcemických nemocných byla sérová hladina fosfátů 0,39–1,12 mmol/l (průměr 0,76 mmol/l) a u normokalcemických nemocných 0,49–1,49 mmol/l (průměr 0,99 mmol/l). Rozdíl byl vysoce statisticky významný (p < 0,001).
Sérová hladina vitaminu D
Sérová hladina 25-hydroxyvitaminu D3 < 50 nmol/l se zjistila u 108 osob, u kterých byla sérová hladina parathormonu > 7,1 pmol/l. Po substituci vitaminem D došlo k normalizaci sérové hladiny parathormonu u 60 vyšetřených. Tito nemocní do studie zařazeni nebyli.
Zobrazovací metody
Scintigrafické vyšetření (99mTc-MIBI – metoxyizobutylizonitril/MIBI) se uskutečnilo u 149 nemocných a adenom byl nalezen v 39 případech (u 26 % vyšetřených). Ve skupině 31 hyperkalcemických nemocných se adenom příštítných tělísek podařilo prokázat u 21 pacientů (68 %).
U nemocných, u kterých se při vstupním vyšetření zjistila normální hladina kalcemie, ale kteří se později stali hyperkalcemickými, závisela úspěšnost vyšetření do značné míry na tom, zda se scintigrafické vyšetření provádělo ve stadiu normokalcemie nebo hyperkalcemie. Ve skupině 14 nemocných, kteří byli vyšetřeni již ve stadiu normokalcemie, byl adenom prokázán u 2 nemocných, tedy ve 14 %. Ve skupině 15 nemocných, kteří byli vyšetřeni teprve ve stadiu hyperkalcemie, byl adenom příštítného tělíska nalezen u 11 nemocných, tedy v 73 % (tab. 1). Rozdíl byl vysoce statisticky významný (p = 0,001).
Tab. 1. Scintigrafické vyšetření a lokalizace adenomu 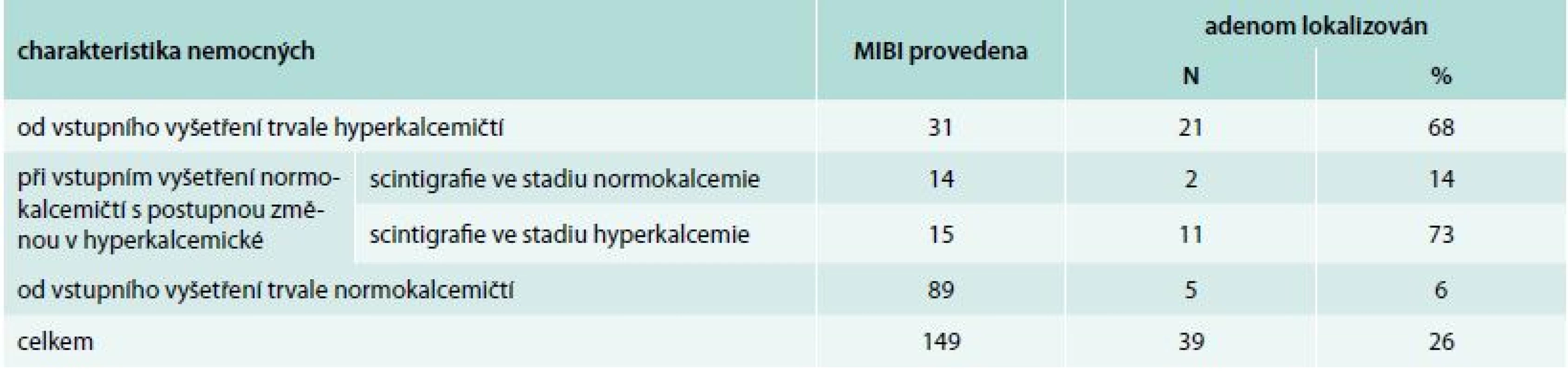
Přidružené choroby
K nejčastějším přidruženým chorobám patřila snížená kostní denzita, kterou trpělo 96 osob (44 % všech nemocných), z toho 6 mužů a 90 žen. Osteoporóza se prokázala u 70 nemocných (32 %), přitom u 45 % hyperkalcemických a 30 % normokalcemických pacientů. V anamnéze hyperkalcemických nemocných byly častější patologické kostní zlomeniny.
Diabetes mellitus byl ve skupině 31 nemocných s hyperkalcemickou PHPT zjištěn u 8 pacientů (26 %) a ve skupině 187 nemocných s normokalcemickou PHPT u 24 pacientů (13 %).
Arteriální hypertenze byla při vstupním vyšetření zjištěna u 21 nemocných hyperkalcemických (68 %) a u 88 nemocných normokalcemických (47 %). Rozdíl byl statisticky významný (p = 0,03).
Nefrolitiáza se prokázala u 15 nemocných (7 % všech pacientů), z toho u 7 nemocných hyperkalcemických (23 %) a u 8 nemocných normokalcemických (4 %). Rozdíl byl vysoce statisticky významný (p < 0,001).
Terapie
Chirurgická léčba byla indikována, jestliže došlo k vzestupu sérové hladiny celkového kalcia na ≥ 2,85 mmol/l (tedy 0,25 mmol/l nad horní hranici normálu dle referenční laboratoře) nebo při zřetelném poklesu kostní denzity (T score < -2,5), případně při průkazu nefrolitiázy nebo při kalciurii > 400 mg/den. Indikací k operaci byl také věk < 50 let. Byla respektována aktuálně platná doporučení mezinárodních workshopů o asymptomatické PHPT [5,6].
V souboru sledovaných nemocných se chirurgická léčba uskutečnila u 36 pacientů, z toho u 31 nemocných hyperkalcemických a u 5 nemocných normokalcemických. Všichni normokalcemičtí pacienti patřili mezi nemocné, kteří podstupovali strumektomii pro uzlovou strumu a bylo s chirurgem dohodnuto pokusit se o nalezení a odstranění adenomu příštítného tělíska během plánovaného chirurgického zákroku.
U 2 normokalcemických nemocných byl při operaci adenom příštítného tělíska nalezen a odstraněn. Sérové hladiny parathormonu se bezprostředně po operaci normalizovaly a zůstávají ve fyziologických hranicích již déle než 4 roky. Nemocní jsou bez potíží a v mezích normy je také sérová hladina kalcia.
U 3 normokalcemických nemocných adenom při chirurgickém zákroku nalezen nebyl. Po 4 letech od operace zůstávají sérové hladiny parathormonu zvýšeny (do 15,4 pmol/l) a hladiny celkového kalcia jsou normální.
Dlouhodobá farmakologická léčba se uskutečnila u 9 nemocných (13 % všech hyperkalcemických nemocných). Byla indikována při kontraindikaci k chirurgické léčbě nebo při nesouhlasu nemocného s operací. Dva pacienti byli léčeni cinakalcetem, 3 bisfosfonáty a 4 kombinací obou přípravků. Cinakalcet byl vyhrazen pro nemocné s výraznou hyperkalcemií, bisfosfonáty byly určeny především pro nemocné se zřetelnou poruchou kostní denzity. Při farmakologické léčbě se sérové hladiny kalcia nemocných v krátké době normalizovaly. Sérové hladiny parathormonu se snížily, většinou však zůstávaly mírně nad hranicí normy.
Krátkodobá farmakologická léčba byla před plánovanou paratyreoidektomií podávána nemocným s příliš vysokou hladinou kalcia. Indikována byla u 13 nemocných (u 42 % operovaných). V prvních letech studie se podávaly hlavně bisfosfonáty, často v kombinaci s kalcitoninem, po roce 2009 téměř vždy cinacalcet.
Diskuse
Poznatky o výskytu a významu PHPT se dosud různí [7,8]. Nejčastějším důvodem pro vyšetření sérové hladiny parathormonu je průkaz hyperkalcemie [9,10]. Údaje o prevalenci PHPT jsou dány především častostí biochemického vyšetřování [11]. Otázky oligosymptomatické a asymptomatické PHPT se staly aktuálními v souvislosti s výraznějším zaměřením péče o nemocné na prevenci a používáním automatizovaných laboratorních postupů [8,12].
3. mezinárodní workshop o asymptomatické PHPT v Orlandu v roce 2008 byl také pro autory předkládaného sdělení podnětem k soustředění pozornosti na PHPT [5]. Na workshopu došlo ke shodě, že nemocní s dlouhodobě zvýšenou hladinou parathormonu a normální kalcemií patří mezi nemocné s PHPT [5,13]. Přijatá doporučení byla pro spoluautory předkládané práce důvodem, aby do sledovaného souboru byli zahrnuti také nemocných s normokalcemií [14].
Prokázaly se nápadně rozdílné laboratorní nálezy u hyperkalcemických a normokalcemických pacientů při vyšetření sérové hladiny parathormonu a sérové hladiny fosfátů, ale také v počtu přidružených chorob. Nálezy jsou v souladu se zjištěními jiných autorů [15–17]. Každý 5. nemocný s normokalcemickou PHPT přešel během sledování do dlouhodobé hyperkalcemie. Poznatek je ve shodě se sděleními, že k přechodu z normokalcemie do hyperkalcemie dochází u 19–22 % nemocných [2,18,19].
Názory na důležitost vyšetřování sérové hladiny celkového a ionizovaného kalcia se různí [6,20]. Biologicky aktivní je pouze ionizované kalcium. Při hypalbuminemii nebo při dehydrataci má tedy sérová hladina celkového kalcia odlišnou výpovědní hodnotu [21]. Chybí-li podmínky k vyšetřování sérové hladiny ionizovaného kalcia, je možno jeho přibližnou hodnotu určit podle hladiny celkového sérového kalcia a koncentrace albuminu [6]. Pro vyslovení diagnózy normokalcemické PHPT je nezbytné znát sérovou hladinu celkového i ionizovaného kalcia [22].
Na nižší podíl pozitivních výsledků ultrasonografického a scintigrafického vyšetření u nemocných s normokalcemickou primární hypertyreózou upozorňují také jiní autoři. Diaz Soto vysvětluje obtížnější předoperační lokalizaci adenomu i hyperplazie u normokalcemických pacientů menším zvětšením paratyreoidey ve srovnání se stavem u nemocných s klasickou hyperkalcemickou primární hyperparatyreózou. Zdůrazňuje, že u normokalcemických nemocných se nesnadněji interpretuje také CT a MRI nález. Za nejcitlivější metodu se považuje scintigrafické vyšetření vzhledem k možnosti detekovat také ektopicky umístěná příštítná tělíska [22].
Nesnáze při lokalizaci adenomu u nemocných s normokalcemií lze vysvětlit také tím, že normokalcemická primární hyperparatyreóza představuje první fázi bifázického onemocnění [23]. Wade doporučuje překonat problémy s posuzováním problémů s preoperační lokalizací adenomu příštítných tělísek u normokalcemických nemocných kombinací ultrasonografického a scintigrafického vyšetření [24]. Pozitivita preoperačního lokalizačního vyšetření je výraznou pomocí chirurgovi při hledání adenomu příštítného tělíska. U našich nemocných jsme netrvali na scintigrafickém vyšetření u nemocných, u kterých operační léčba nepřicházela v úvahu pro zdravotní kontraindikaci chirurgického zákroku nebo pro postoj pacienta.
Specifické směrnice pro rozhodování o chirurgické léčbě normokalcemické PHPT neexistují. Autoři práce se původně přidržovali staršího doporučení indikovat k chirurgické léčbě pouze nemocné s hyperkalcemií [5]. Také u nemocných s normokalcemickou PHPT se ovšem osteoporóza, nefrolitiáza a arteriální hypertenze vyskytují častěji než v běžné populaci [25–28]. Pro nemocné není výhodné, jestliže jsou po delší dobu vystaveni působení zvýšené hladiny parathormonu [25,26,29]. Některé studie potvrdily zlepšení kostní denzity po odstranění adenomu příštítných tělísek u nemocných s normokalcemickou PHPT [30].
Považovali jsme za vhodné doporučit chirurgickou léčbu normokalcemické PHPT nemocným, kteří se připravovali k chirurgickému zákroku v krční oblasti. Někteří autoři však doporučují chirurgickou léčbu normokalcemické PHPT také v jiných případech [18]. Vhodným způsobem léčby stabilizované oligosymptomatické PHPT může být také farmakoterapie [31].
Před časem u nás publikovaná kazuistika dokládá závažnost sledování a hodnocení kalcemie v běžné praxi. U nemocné ve věku 53 let, která byla subjektivně bez potíží, se zjistila arteriální hypertenze a při vstupním vyšetření sérová hladina celkového kalcia byla 2,56 mmol/l, při kontrole po 12 měsících 2,75 mmol/l, po dalších 6 měsících, 2,88 mmol/l. Podezření na PHPT potvrdila sérová hladina parathormonu 190 ng/l (při normě < 70 ng/l). Bylo rozhodnuto sledovat a vyčkat (watch and wait), pro následný chirurgický zákrok rozhodla denzitometrie s průkazem závažné osteoporózy [32].
Nemocné s normokalcemickou PHPT je potřeba dlouhodobě sledovat [33]. Každé rozhodnutí o chirurgické léčbě PHPT je třeba činit uvážlivě [7,22]. Nelze ovšem opomenout, že v České republice dochází k závažným komplikacím PHPT častěji než jinde v Evropě [34].
Závěr
Vyšetřování a hodnocení kalcemie je potřeba věnovat pozornost více než dosud, v ambulantní praxi je nutno častěji myslet zejména na PHPT. Nemocný s PHPT by měl být dispenzarizován, a to i při nálezu normálních hladin sérového kalcia. Přibližně u 20 % nemocných s normokalcemickou PHPT dochází k hyperkalcemii, nejčastěji do 2 let od zjištění onemocnění, někdy však také později než po 4 letech. Ve srovnání s běžnou populací onemocní také pacienti s normokalcemickou PHPT častěji osteoporózou, nefrolitiázou, arteriální hypertenzí a diabetes mellitus. Ke stanovení kritérií k léčbě nemocných s normokalcemickou PHPT by byla potřebná multicentrická studie.
MUDr. Helena Šiprová
helena.siprova@fnusa.cz
Endokrinologická ambulance II. interní kliniky LF MU a FN u sv. Anny v Brně
www.fnusa.cz
Doručeno do redakce 17. 5. 2016
Přijato po recenzi 2. 9. 2016
Zdroje
1. Broulík P, Adámek S, Libánský P et al. Diagnostika a léčba primární hyperparatyreózy. Interní Med 2007; 9(3): 130–132.
2. Bilezikian JP, Silverberg SJ. Normocalcemic primary hyperparathyroidism. Arq Bras Endocrinol Metabol 2010; 54(2): 106–109.
3. Meloun M, Militký J. Kompendium statistického zpracování dat : metody a řešené úlohy. Academia: Praha 2002. ISBN 80–200–1008–4.
4. Walker I. Výzkumné metody a statistika. Grada: Praha 2013. ISBN 978–80–247–3920–5.
5. Bilezikian JP, Khan A, Potts J et al. Guidelines for the Management of Asymptomatic Primary Hyperparathyroidism: Summary Statement from the Third International Workshop. J Clin Endocrinol Metab 2009; 94(2): 335–339. Dostupné z DOI: <http://dx.doi.org/10.1210/jc.2008–1763>.
6. Bilezikian JP, Brandi ML, Eastell R et al. Guidelines for the management of asymptomatic primary hyperparathyroidism: summary statement from the fourth international workshop. J Clin Endocrinol Metab 2014; 99(19): 3561–3569. Dostupné z DOI: <http://dx-doi.org/10.1210/jc.2014–1413>.
7. Čáp J. Léčba primární hyperparatyreózy. Remedia 2010; 20(2): 96–98.
8. Abood A, Vestergaard P. Increasing incidence of primary hyperparathyroidism in Denmark. Dan Med J 2013; 60(2): A4567.
9. Broulík P. Diferenciální diagnostika hyperkalcemií. Vnitř Lék 2007; 53(7–8): 826–830.
10. Pallan S, Rahman MO, Khan AA. Diagnosis and management of primary hyperparathyroidism. BMJ 2012; 344: e1013. Dostupné z DOI: <http://dx.doi.org/10.1136/bmj.e1013>.
11. Silverberg SJ, Clarke BL, Peacock M et al. Current issues in the presentation of asymptomatic primary hyperparathyroidism: proceedings of the Fourth International Workshop. J Clin Endocrinol Metab 2014; 99(10): 3580–3594. Dostupné z DOI: <http://dx.doi.org/10.1210/jc.2014–1415>.
12. Bilezikian JP, Silverberg SJ. Asymptomatic primary hyperparathyroidism. N Engl J Med 2004; 350(17): 1746–1751.
13. Silverberg SJ, Lewiecki AA, Brandi ML et al. Presentation of Asymptomatic Primary Hyperparathyroidism: Proceedings of the Third International Workshop. J Clin Endocrinol Metab 2009; 94(2): 351–365. Dostupné z DOI: <http://dx.doi.org/10.1210/jc.2008–1760>.
14. Šiprová H, Fryšák Z. Asymptomatic primary hyperparathyroidism: current indications for final solution. Endocrine Abstracts 2010; 22: P87. Dostupné z WWW: http://www.endocrine-abstracts.org/ea/0022/ea0022P87.htm.
15. Sitges-Serra A, Bergenfelz A. Clinical update: Sporadic primary hyperparathyroidism. Lancet 2007; 370(9586): 468–470.
16. Cassibba S, Pellegrino M, Gianotti L et al. Silent Renal Stones in Primary Hyperparathyroidism: Prevalence and Clinical Features. Endocr Pract 2014; 20(11): 1137–1142. Dostupné z DOI: <http://dx.doi.org/10.4158/EP14074.OR>.
17. Thomas A, Kautzky-Willer A. Diabetes in Hyperparathyroidism. In: Ghigo E, Porta M (eds). Diabetes Secondary to Endocrine and Pancreatic Disorders. Karger: Basel 2014 : 92–100. ISBN 978–3-318–02597–2.
18. Lowe H, McMahon DJ, Rubin MR et al. Normocalcemic primary hyperparathyroidism: further characterization of a new clinical phenotype. J Clin Endocrinol Metab 2007; 92(8): 3001–3005.
19. Carneiro-Pla D, Solorzarno C. A summary of the new phenomenon of normocalcemic hyperparathyroidism and appropriate management. Curr Opin Oncol 2012; 24(1): 42–45. Dostupné z DOI: <http://dx.doi.org/10.1097/CCO.0b013e32834c2fb9>.
20. Glendennig P. Summary statement from a workshop on asymptomatic primary hypothyroidism: a perspective for the 21st century. Clin Biochem Rev 2003; 24(1): 27–30.
21. Blahoš J, Vyskočil V. Kalcium, vitamin D a zdraví. Vnitř Lék 2014; 60(9): 691–695.
22. Díaz-Soto G, Julian MT, Puig-Domingo M. Normocalcemic primary hyperparathyroidism: A newly emerging disease needing therapeutic intervention. Hormones 2012; 11(4): 390–396.
23. Eastell R, Brandi ML, Costa AG et al. Diagnosis of asymptomatic primary hyperparathyroidism: proceedings of the Fourth International Workshop. J Clin Endocrinol Metab 2014; 99(10): 3570–3579. Dostupné z DOI: <http://dx.doi.org/10.1210/jc.2014–1414>.
24. Wade TJ, Yen TW, Amin AL et al. Surgical Management of Normocalcemic Primary Hyperparathyroidism. World J Surg 2012; 36(4): 761–766. Dostupné z DOI: <http://dx.doi.org/10.1007/s00268–012–1438-y>.
25. Marques TF, Vasconcelos R, Diniz E et al. Normocalcemic primary hyperparathyroidism in clinical practice: an indolent condition or a silent threat? Arq Bras Endocrinol Metab 2011; 55(5): 314–317.
26. Amaral LM, Queiroz DC, Marques TF et al. Normocalcemic versus hypercalcemic primary hyperparathyroidism: more stone than bone? J Osteoporos 2012; 2012 : 128352. Dostupné z DOI: <http://dx-doi.org/10.1155/2012/128352>.
27. Chen G, Xue Y, Zhang Q et al. Is normocalcemic primary hyperparathyroidism harfmul or harmless? J Clin Endocrinol Metab 2015; 100(6): 2420–2424. Dostupné z DOI: <http://dx.doi.org/10.1210/jc.2014–4432>.
28. Tuna M, Çalişkan M, Ünal M et al. Normocalcemic hyperparathyroidism is associated with complications similar to those of hypercalcemic hyperparathyroidism. J Bone Miner Metab 2016; 34(3): 331–335. Dostupné z DOI: <http://dx.doi.org/10.1007/s00774–015–0673–3>.
29. Adámek S, Libánský P, Lischke R et al. Chirurgická léčba primární hyperparathyreózy v kontextu ortopedické diagnostiky a léčby: naše zkušenosti u 441 pacientů. Acta Chirurgiae Orthopaedicae et Traumatologiae Čechosl 2011; 78(4): 355–360. Dostupné z WWW: http://www.achot.cz/detail.php?stat=465.
30. Koumakis E, Souberbielle JC, Sarfati E et al. Bone mineral density evolution after succesful parathyroidectomy in patients with normocalcemic primary hyperparathyroidism. J Clin Endocrinol Metab 2013; 98(8): 3213–3220. Dostupné z DOI: <http://dx.doi.org/10.1210/jc.2013–1518>.
31. Grey A. Nonsurgical management of mild primary hyperparathyroidism – a reasonable option. Clin Endocrinol (Oxf) 2012; 77(5): 639–644. Dostupné z DOI: <http://dx.doi.org/10.1111/j.1365–2265.2012.04501.x>.
32. Slaměník M. Postupně se vyvíjející obraz primární hyperparatyreózy. Remedia 2009; 19(2): 165–168.
33. Šiprová H, Fryšák Z, Souček M. Primary hyperparathyroidism, with a focus on management of the normocalcemic form: To treat or not to treat? Endocr Pract 2016; 22(3): 294–301. <http://dx.doi.org/10.4158/EP15704.OR>.
34. Broulík P. Adámek S, Libánský P et al. Changes in the Pattern of Primary Hyperparathyroidism in Czech Republic. Prague Medical Report 2015; 116(2): 112–121.
Štítky
Diabetológia Endokrinológia Interné lekárstvo
Článok vyšiel v časopiseVnitřní lékařství
Najčítanejšie tento týždeň
2016 Číslo 10- Parazitičtí červi v terapii Crohnovy choroby a dalších zánětlivých autoimunitních onemocnění
- Intermitentní hladovění v prevenci a léčbě chorob
- Rizikové období v léčbě růstovým hormonem: přechod mladých pacientů k lékařům pro dospělé
- Statinová intolerance
- Monoklonální protilátky v léčbě hyperlipidemií
-
Všetky články tohto čísla
- Prevence osteoporózy – popelka (nejen) české medicíny – editorial
- Magnetická rezonance u kardiomyopatií – editorial
- Hemosuccus pancreaticus – editorial
- Péče o nemocné se symptomatickou a asymptomatickou primární hyperparatyreózou v ambulantní praxi dnes
- Raloxifen – nevyužitá možnost prevence a léčby postmenopauzální osteoporózy
- Prístup k liečbe dyslipidémií – je tu ešte miesto pre CETP-inhibítory?
- Přínos magnetické rezonance pro diagnostiku kardiomyopatií a myokarditidy (1. část)
- Nová – přímá perorální antikoagulancia: aktuální přehled
-
Použití rivaroxabanu v prevenci cévní mozkové příhody u nevalvulární fibrilace síní v praxi
Výsledky observačních studií a naše zkušenosti - Hodnocení pětileté léčby Erdheimovy-Chesterovy nemoci anakinrou – kazuistika a přehled literatury
- Hemosuccus pancreaticus – raritná komplikácia chronickej pankreatitídy
- Arterin® – doplněk stravy v léčbě dyslipidemie: výsledky krátkodobého klinického sledování
- Európsky kardiologický kongres – 1. časť
- XXIII. kongres České internistické společnosti České lékařské společnosti J. E. Purkyně
- 52. kongres Európskej asociácie pre štúdium diabetu
-
Josef Zadražil, Pavel Horák, David Karásek.
Moderní farmakoterapie autoimunitních chorob
- Vnitřní lékařství
- Archív čísel
- Aktuálne číslo
- Iba online
- Informácie o časopise
Najčítanejšie v tomto čísle- Nová – přímá perorální antikoagulancia: aktuální přehled
- Raloxifen – nevyužitá možnost prevence a léčby postmenopauzální osteoporózy
- Přínos magnetické rezonance pro diagnostiku kardiomyopatií a myokarditidy (1. část)
- Hemosuccus pancreaticus – raritná komplikácia chronickej pankreatitídy
Prihlásenie#ADS_BOTTOM_SCRIPTS#Zabudnuté hesloZadajte e-mailovú adresu, s ktorou ste vytvárali účet. Budú Vám na ňu zasielané informácie k nastaveniu nového hesla.
- Časopisy



