-
Články
- Časopisy
- Kurzy
- Témy
- Kongresy
- Videa
- Podcasty
Použití rivaroxabanu v prevenci cévní mozkové příhody u nevalvulární fibrilace síní v praxi
Výsledky observačních studií a naše zkušenosti
Rivaroxaban use in prevention of stroke in patients with non-valvular atrial fibrillation in clinical practice, results of observational studies and our experience
Rivaroxaban is direct oral factor Xa inhibitor indicated for tromboembolic event rate reduction in patients with non-valvular atrial fibrillation. Knowledge of rivaroxaban efficacy and safety comes from a phase III randomized clinical trial ROCKET AF. In the present, we have more evidence of rivaroxaban efficacy from real-life clinical studies. XANTUS study was first international prospective observational real-life study documenting use of rivaroxaban in stroke prevention in a broad population of patients with non-valvular atrial fibrillation. The incidence of major bleeding and tromboembolic events was in real clinical practice low. RELIEF study was a second important study describing use of rivaroxaban in real-life clinical practice. The aim of this rectrospective study was to compare effectiveness of newly indicated rivaroxaban treatment with the vitamin K antagonists treatment. Our experience shows low incidence of bleeding with this therapy too.
Key words:
anticoagulation therapy – non-valvular atrial fibrillation – real-life studies – rivaroxaban
Autoři: Filip Málek
Působiště autorů: Kardiovaskulární centrum Nemocnice Na Homolce, Praha
Vyšlo v časopise: Vnitř Lék 2016; 62(10): 814-819
Kategorie: Přehledné referáty
Souhrn
Rivaroxaban je přímý orální inhibitor faktoru Xa, který je indikován k prevenci tromboembolických příhod u pacientů s nevalvulární fibrilací síní. Poznatky o jeho účinnosti a bezpečnosti vycházejí především z randomizované studie III. fáze klinického výzkumu ROCKET AF. V současné době máme další důkazy o účinnosti rivaroxabanu, které vycházejí z poznatků studií reálné klinické praxe. Studie XANTUS byla první velká mezinárodní prospektivní observační studie reálného života dokumentující použití rivaroxabanu v prevenci cévních mozkových příhod u široké populace pacientů s nevalvulární fibrilací síní. Výskyt závažného krvácení a tromboembolických příhod byl v této studii při terapii rivaroxabanem v běžné klinické praxi nízký. Druhou významnou studií popisující použití rivaroxabanu v běžné klinické praxi byla studie RELIEF. Cílem této retrospektivní studie bylo porovnat účinnost nově zahájené léčby rivaroxabanem s účinností terapie antagonisty vitaminu K. Nízký výskyt krvácení při této terapii ukazují i naše zkušenosti.
Klíčová slova:
antikoagulační terapie – nevalvulární fibrilace síní – rivaroxaban – studie reálného životaÚvod
Rivaroxaban je přímý, jednou denně perorálně podávaný inhibitor faktoru Xa. Faktor Xa je klíčový enzym koagulační kaskády, jeho inhibice rivaroxabanem zajišťuje velmi silný antikoagulační účinek. V indikaci prevence systémové embolizace a cévní mozkové příhody je schválen pro dospělé pacienty s nevalvulární fibrilací síní, kteří mají alespoň 1 z rizikových faktorů: věk ≥ 75 let, srdeční selhání, diabetes mellitus, arteriální hypertenze nebo předchozí cévní mozková příhoda nebo tranzitorní ischemická ataka [1,2]. Fibrilace síní je nejčastější arytmií v klinické praxi s prevalencí kolem 2 %. Její výskyt stoupá s věkem, u jedinců > 80 let je odhad prevalence 10–17 %. Výskyt fibrilace síní je vyšší u pacientů s arteriální hypertenzí, chronickým srdečním selháním, ischemickou chorobou srdeční, u pacientů s jakýmkoli vaskulárním postižením včetně periferních tepen a u nemocných po cévní mozkové příhodě. Pacienti s fibrilací síní mají ve srovnání s běžnou populací 2krát vyšší riziko úmrtí a 5krát vyšší riziko cévní mozkové příhody (CMP). CMP spojené s fibrilací síní (FS) mají závažnější průběh, vyšší mortalitu a vyšší riziko trvalých následků a opakování. Je prokázáno, že antikoagulační terapie pomocí antagonisty vitaminu K warfarinu v prevenci CMP u FS snižuje riziko o 64 % ve srovnání s 20% snížením rizika při protidestičkové terapii s mírným zvýšením rizika závažného krvácení. Antagonisté vitaminu K však mají významnou řadu omezení, která snižují jejich účinnost. Jsou to: úzké terapeutické okno, významné interakce s některými druhy potravin, lékové interakce, variabilní metabolizmus a pomalý nástup a konec účinku. Je nezbytná laboratorní monitorace účinku. Proto byly vyvinuty přímé antikoagulační látky, které srovnatelně s warfarinem snižují riziko ischemické CMP, intrakraniálního krvácení a úmrtí s menším rizikem závažných krvácení [3].
Poznatky o účinnosti rivaroxabanu vycházejí s výsledků studie ROCKET AF (Rivaroxaban Once Daily Oral Direct Factor Xa Inhibition Compared with Vitamin K Antagonism for Prevention of Stroke and Embolism Trial in Atrial Fibrillation) [4]. Tato studie prokázala u 14 264 pacientů s nevalvulární FS, že rivaroxaban je stejně účinný ve snížení rizika CMP a systémové embolizace jako warfarin se srovnatelným rizikem krvácivých příhod. Výjimkou byl výskyt intracerebrálních krvácení a fatálních krvácení, jejichž výskyt byl významně nižší u pacientů léčených rivaroxabanem. Kromě výsledků studie ROCKET AF vycházejí poznatky o účinnosti rivaroxabanu i ze studií reálného života. V poslední době byly publikovány 2 významné studie: XANTUS a RELIEF.
Studie XANTUS
Cílem observační studie XANTUS (XANTUS – a real world, prospective, observational study of patients treated with rivaroxaban for stroke prevention in atrial fibrillation) bylo zjistit bezpečnost a účinnosti podávání rivaroxabanu v běžné klinické praxi u pacientů s nevalvulární FS [5]. Do studie bylo zařazeno 6 784 konsekutivních pacientů z 311 center v Evropě, Izraeli a v Kanadě, u kterých byla nově zahájena léčba rivaroxabanem. Po podepsání informovaného souhlasu byli jedinci sledováni ve 3měsíčních intervalech alespoň po dobu 1 roku. Všechny nežádoucí příhody v průběhu sledování byly dokumentovány elektronicky. Hlavními sledovanými příhodami byly: závažné krvácení, tromboembolické příhody a úmrtí. Za symptomatické tromboembolické příhody byly považovány: CMP, systémová embolizace, tranzitorní ischemická ataka (TIA), infarkt myokardu. Do studie byli zařazeni pacienti ve věku rovném nebo vyšším než 18 let, kteří podepsali informovaný souhlas U těchto pacientů byla zahájena léčba rivaroxabanem v prevenci CMP nebo systémové embolizace. Doporučená denní dávka rivaroxabanu byla 20 mg denně u jedinců s normální nebo jen mírně sníženou funkcí ledvin (clearance kreatininu ≥ 50 ml/min) a 15 mg u pacientů se středně až více sníženou funkcí ledvin (clearance kreatininu 15–49 ml/min). Od června roku 2012 do prosince roku 2013 bylo do studie vybráno jako vhodných 10 934 pacientů, z nichž 6 784 bylo zařazeno do sledování. Hlavními důvody pro nezařazení bylo rozhodnutí pacienta, administrativní důvody, medicínské důvody nebo cena léku. Ze souboru 6 784 pacientů užívalo dávku rivaroxabanu 20 mg denně 78,7 % nemocných a 20,8 % pacientů užívalo 15 mg denně. U 35 pacientů nebyla dávka specifikována. Průměrná doba sledování byla 329 dní (medián 366 dní). Předchozí léčba antagonisty vitaminu K byla dokumentována u 45,5 % pacientů, 18 % užívalo před vstupem do studie kyselinu acetylsalicylovou a 54,5 % pacientů nebylo před tím léčeno antikoagulační terapií. Vstupní charakteristiku souboru ukazuje tab. 1. Průměrně rizikové skóre CHADS2 bylo 2,0 (medián 2,0) a průměrné rizikové CHA2 DS2-VASc skóre bylo 3,4 (medián 3,0).
Tab. 1. Charakteristika pacientů studie XANTUS, n = 6 784 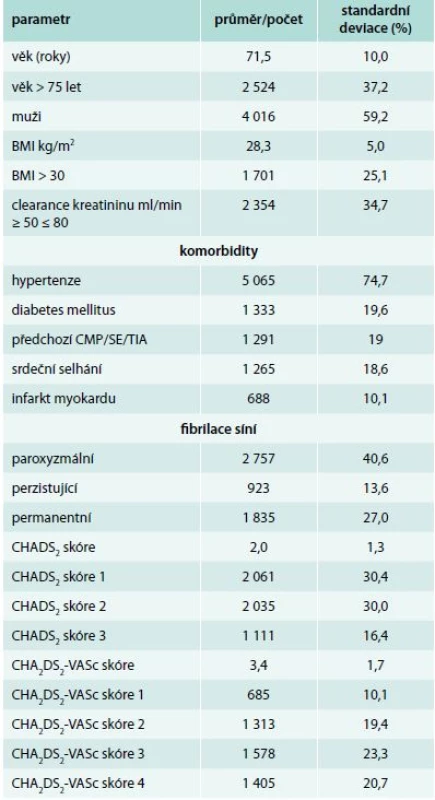
BMI – body mass index CHADS2 skóre – srdeční selhání hypertenze, věk > 75 let, diabetes mellitus, cévní mozková příhoda (2 body) CHA2DS2-VASc skóre – srdeční selhání, hypertenze, věk > 75 let (2 body), diabetes mellitus, cévní mozková příhoda (2 body), vaskulární onemocnění, věk > 65 < 75 let, pohlaví ženské SE – systémová embolizace Během průměrné doby sledování 329 dní nebyla u převážné většiny pacientů (96,1 %, 6 522 nemocných) zaznamenána žádná závažná příhoda zahrnující závažné krvácení vyžadující okamžitou terapii, úmrtí nebo cévní mozková příhoda či systémová embolizace. Z celého souboru mělo v průběhu sledování 2 709 (39,9 %) pacientů nežádoucí příhodu vyžadující léčbu a 1 200 (17,7 %) mělo závažnou nežádoucí příhodu vyžadující léčbu. Výskyt nežádoucích příhod zahrnujících tromboembolické příhody a krvácení vyžadující léčbu ukazuje tab. 2.
Tab. 2. Incidence tromboembolických a krvácivých nežádoucích příhod a úmrtí ve studii XANTUS, n = 6784 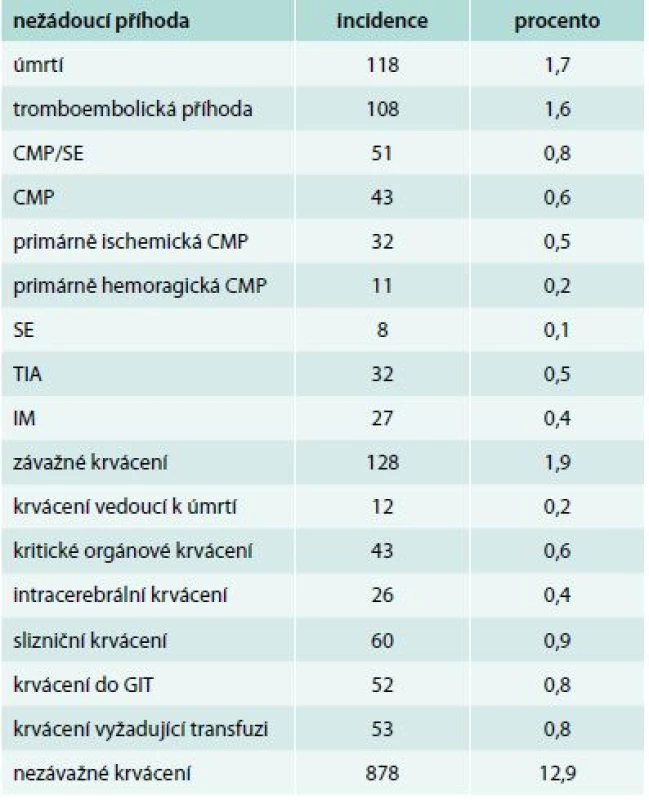
CMP – cévní mozková příhoda GIT – gastrointestinální trakt IM – infarkt myokardu SE – systémová embolizace TIA – tranzitorní ischemická ataka Při rozboru příčin úmrtí byly hlavními příčinami: úmrtí z kardiovaskulárních příčin (49 příhod, 41,5 % z celkového počtu 118 úmrtí), z toho 20,3 % úmrtí na srdeční selhání, 11,9 % náhlá srdeční smrt, 5,1 % infarkt myokardu. Dále u 23 (19,5 %) bylo příčinou úmrtí nádorové onemocnění, u 10 (8,5 %) infekční onemocnění a u 12 (10,2 %) bylo příčinou smrti krvácení, z toho u 7 (5,9 %) intrakraniální krvácení.
Studie XANTUS byla první velká mezinárodní prospektivní observační studie reálného života popisující použití rivaroxabanu v prevenci CMP u široké populace pacientů s nevalvulární fibrilací síní. Výskyt závažného krvácení a tromboembolických příhod byl při terapii rivaroxabanem v běžné klinické praxi nízký.
Studie RELIEF
Druhou významnou studií dokumentující použití rivaroxabanu v běžné klinické praxi byla studie RELIEF (Real Life Evidence of stroke prevention in patients with atrial fibrillation) [6]. Cílem této retrospektivní studie bylo porovnat účinnost nově zahájené léčby rivaroxabanem s účinností terapie antagonisty vitaminu K. Studie RELIEF byla retrospektivní srovnávací studie účinnosti antikoagulační léčby ambulantních pacientů v Německu. Informace o léčbě byly získány z elektronické lékařské databáze (EMR – electronic medical record) z 1 205 lékařských praxí (1 409 lékařů) primární péče z dokumentace pacientů starších 18 let, u kterých byla nově zahájena v období od ledna roku 2012 do října roku 2013 terapie rivaroxabanem nebo antagonistou vitaminu K (VKA) a kteří měli diagnózu nevalvulární fibrilace síní a byly u nich dostupné informace alespoň 1 rok od zahájení léčby. Byly takto získány informace od 1 046 pacientů léčených rivaroxabanem a 4 062 nemocných léčených VKA. Z důvodů omezení počtu rozdílů v základních charakteristikách mezi oběma soubory bylo pomocí metody propensity score k analýze vybráno 1 039 pacientů léčených rivaroxabanem a 1 039 nemocných na VKA, kteří neměli v předchozím roce tromboembolickou příhodu. Primárním sledovaným ukazatelem studie byla doba do kombinovaného výsledku: ischemická mozková příhoda, TIA, intracerebrální krvácení, jiné netraumatické intracerebrální krvácení a infarkt myokardu během jednoho roku od zahájení terapie. Základní charakteristiku souboru studie RELIEF ukazuje tab. 3.
Tab. 3. Charakteristika skupin pacientů ve studie RELIEF, n = 2 078 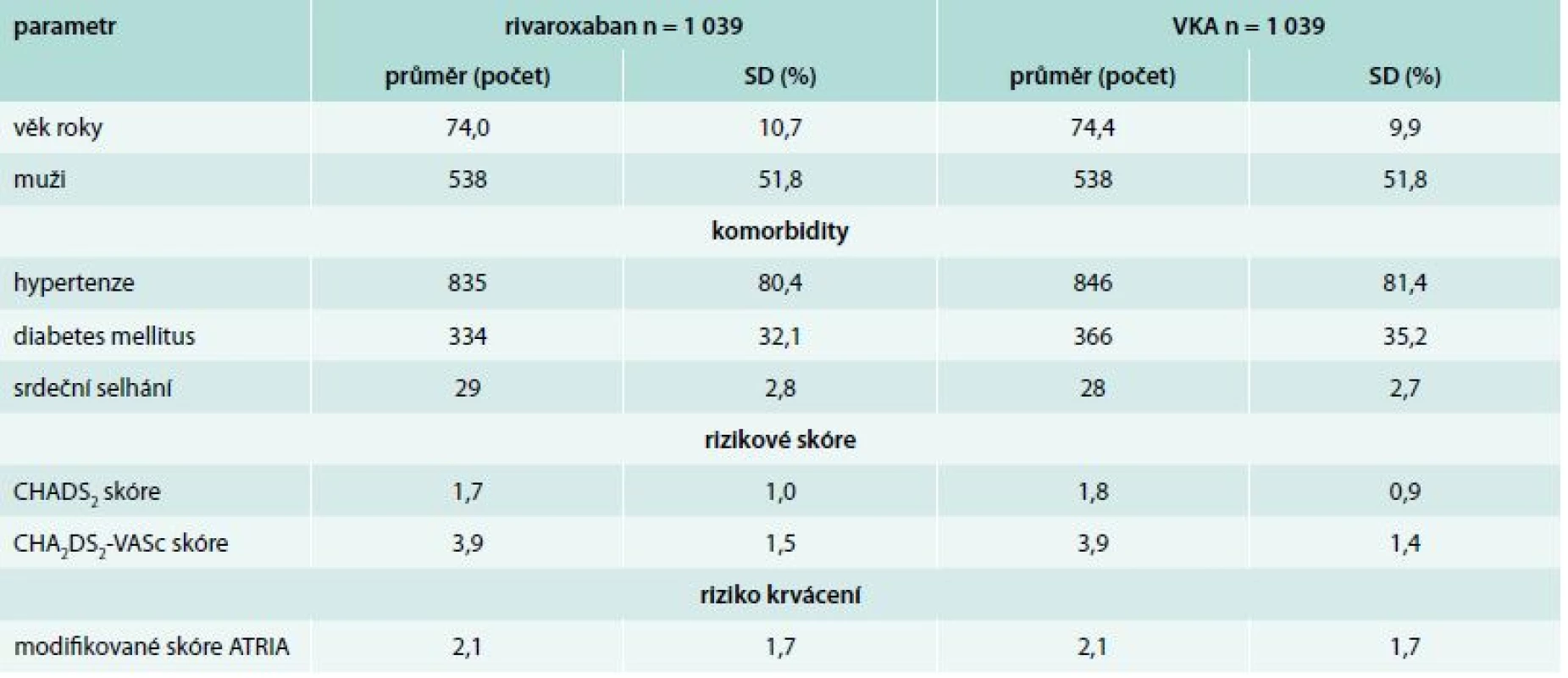
ATRIA skóre (Anticoagulation and Risk Factors in Atrial Fibrillation) – anémie, pokročilé onemocnění ledvin, věk ≥ 75 let, předchozí krvácení, hypertenze Riziko < 4 body je nízké s výskytem krvácení 0,76 % za rok. Výsledky studie RELIEF ukazuje tab. 4. Celkem bylo identifikováno během jednoročního sledování 57 příhod. Výskyt primárního sledovaného ukazatele byl významně nižší u pacientů léčených rivaroxabanem ve srovnání s terapií VKA (hazard ratio 0,536, CI konfidenční interval 0,311–0,923; p = 0,0245). Výskyt jednotlivých komponent primárního sledovaného ukazatele byl rovněž nižší u pacientů léčených rivaroxabanem.
Tab. 4. Primární kombinovaný ukazatel ve studii RELIEF a jednotlivé komponenty výsledku 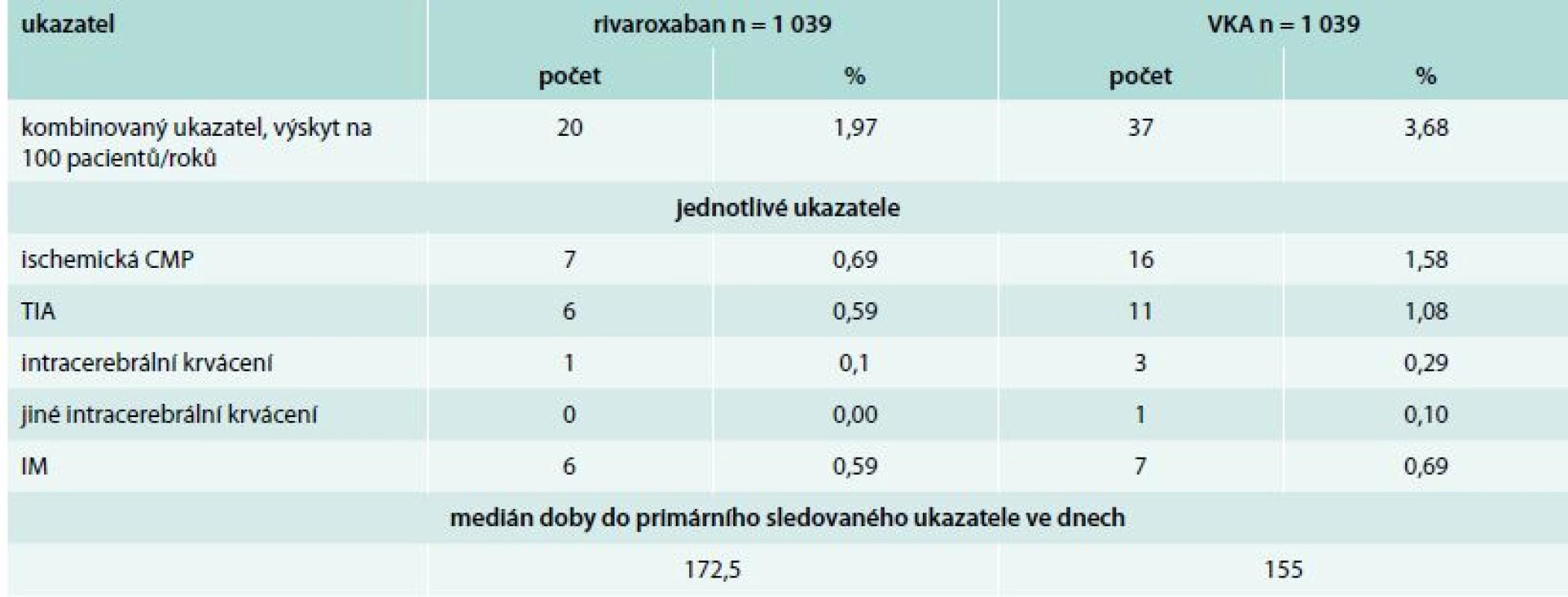
Faktory spojené s nedosažením terapeutického rozmezí INR – naše zkušenosti
U pacientů s nevalvulární fibrilací síní je riziko cévní mozkové příhody (CMP) vypočteno pomocí rizikového skóre a antikoagulační terapie je indikována individuálně podle rizika CMP a podle rizika krvácení [3]. Nové antikoagulační léky (new oral anticoagulants – NOAC) v indikaci prevence CMP u nevalvulární fibrilace síní jsou schváleny především pro nemocné, u kterých není možné při terapii warfarinem udržet INR v terapeutickém rozmezí 2,0–3,0. Na souboru pacientů na našem pracovišti jsme se pokusili zjistit faktory, které jsou s nedosažením terapeutického rozmezí INR spojeny. Vyšetřili jsme soubor 89 konsekutivních pacientů s nevalvulární fibrilací síní z ambulance srdečního selhání a hypertenze, kteří podstoupili klinické a laboratorní vyšetření od 1. 1. 2013 do 31. 8. 2013. U 52 pacientů byla pro opakované nedosažení INR v terapeutickém rozmezí 2,0–3,0 zahájena léčba NOAC (rivaroxaban), u 37 pacientů pokračovala léčba warfarinem (INR opakovaně v doporučeném rozmezí). U obou souborů byly statisticky porovnány demografické a laboratorní parametry a dále skóre rizika CMP CHADS2 a CHA2DS2-VASc a rizikové skóre HAS-BLED. Ke statistické analýze byl použit t-test, k hodnocení korelací sledovaných parametrů byl použit Spearmannův korelační koeficient r. Za významné byly považovány hodnoty hladiny významnosti p < 0,05. Charakteristiku a rozdíly sledovaných parametrů pacientů s nevalvulární fibrilací síní ukazuje tab. 5. Výsledky se ukázaly být velmi zajímavé a překvapivé. Pacienti s labilním INR (a indikací pro NOAC) měli nižší průměrný věk, měli méně často srdeční selhání a vaskulární onemocnění, pacient s labilním INR měli nižší riziko CMP, ale vyšší riziko krvácení ve srovnání s pacienty se stabilním INR. Pacienti s labilním INR měli i nižší ejekční frakci levé komory, nižší koncentraci kreatininu a vyšší koncentraci hemoglobinu.
Tab. 5. Charakteristika a rozdíly sledovaných parametrů pacientů s nevalvulární fibrilací síní 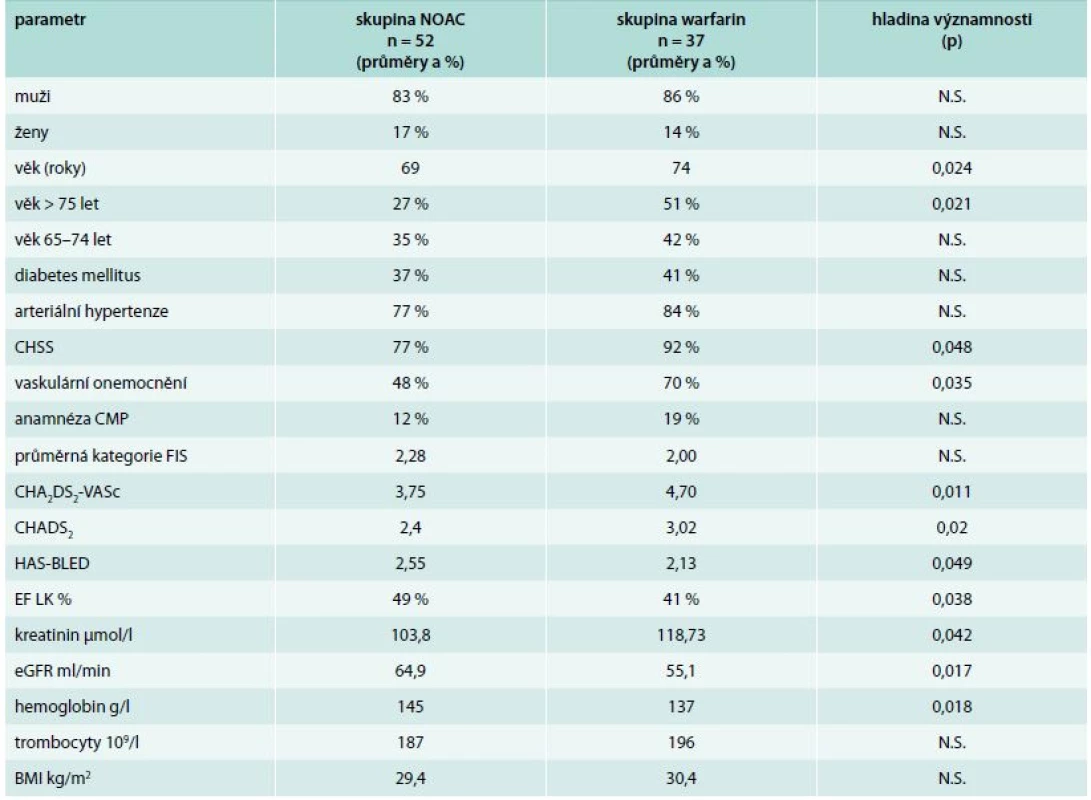
BMI – body mass index CHADS2 – riziko CMP (Congestive Heart Failure, Hypertension, Age ≥ 75 let, Diabetes mellitus, Stroke – 2 body), maximální počet bodů 6 CHA2DS2-VASc – riziko CMP (Congestive HF, Hypertension, Age ≥ 75 let – 2 body, Diabetes mellitus, Stroke – 2 body, Vascular disease, Age 65–74, Sex category = ženské pohlaví), maximální počet bodů 9 CHSS – chronické srdeční selhání CMP – cévní mozková příhoda EF LK – ejekční frakce levé komory eGFR – odhadovaná glomerulární filtrace podle MDRD FIS – fibrilace síní, kategorie: 1 – paroxyzmální, 2 – perzistující, 3 – permanentní, HAS-BLED – riziko krvácení (Hypertension, Abnormal liver function, Stroke, Bleeding predisposition, Labile INR, Elderly > 65 let, Drugs/alcohol usage) NOAC – nové antikoagulační léky N.S. – není signifikantní Při hodnocení korelací mezi sledovanými parametry jsme zjistili, že CHADS2 skóre významně korelovano s body mass indexem (BMI, r = 0,477; p < 0,05) a ejekční frakcí levé komory – EF LK (inverzní korelace r = -0,659; p < 0,05), HAS-BLED skóre korelovalo s odhadovanou glomerulární filtrací eGFR (inverzní korelace r = -0,442; p < 0,05). Během následujících 12 měsíců léčby jsme zaznamenali pouze nezávažné krvácení ve skupině NOAC u 7 pacientů (epistaxe 4krát, 1krát krvácení z dásní, hematurie 2krát) a nezávažné krvácení ve skupině léčené warfarinem u 5 pacientů (4krát podkožní hematomy, 1krát epistaxe). Žádný z pacientů neprodělal tromboembolickou příhodu.
Diskuse
I když jsme nalezli statisticky významné rozdíly mezi skupinou pacientů s labilním INR a indikací pro NOAC a skupinou pacientů se stabilním INR, naše výsledky na souboru pacientů s nevalvulární fibrilací síní ukazují, že není jednoznačně možné na základě demografických, klinických a laboratorních parametrů předpovědět nemožnost udržet INR v terapeutickém rozmezí. Jednak se jedná o malý soubor nemocných a dále mohou být výsledky zkresleny jak selekcí pacientů, tak také tím, že jsme do sledování nezařadili nemocné, u kterých byla indikace pro NOAC dána jinou příčinou než nemožností udržet INR v terapeutickém okně (např. u pacientů s rezistencí na warfarin nebo u pacientů s nežádoucími účinky warfarinu). Při hodnocení korelací sledovaných parametrů jsme zjistili významné korelace CHADS2 skóre s BMI a významnou inverzní korelaci CHADS2 skóre k ejekční frakci levé komory. Tyto korelace lze považovat za logické, hodnotu CHADS2 skóre zvyšuje přítomnost diabetu a právě pacienti s diabetes mellitus mívají vyšší BMI. Hodnotu CHADS2 skóre také zvyšuje přítomnost chronického srdečního selhání, proto je logická i inverzní korelace k EF LK. Jako logická se jeví i korelace HAS-BLED skóre s odhadovanou glomerulární filtrací (významná inverzní korelace). Abnormální funkce ledvin je jedním z parametrů rizika krvácení HAS-BLED.
Všichni nemocní v našem souboru byli ve věku > 65 let a právě u starších nemocných je otázka použití NOAC diskutována. Starší nemocní by z léčby NOAC mohli profitovat z řady důvodů: odpadá nutnost častých kontrol INR, dietní omezení při léčbě warfarinem a riziko lékových interakcí warfarinu. Metaanalýza randomizovaných klinických studií s více než 25 000 staršími pacienty s fibrilací síní ukázala srovnatelnou či vyšší účinnost NOAC v prevenci CMP bez vyššího rizika závažného krvácení ve srovnání s warfarinem [7]. Opatrnosti je však třeba u pacientů ve věku nad 75 let, u nichž riziko gastrointestinálního krvácení bylo vyšší při léčbě NOAC než u warfarinu [8].
Závěry
Dvě studie reálné klinické praxe s použitím rivaroxabanu v prevenci cévní mozkové příhody a systémové embolizace u pacientů s nevalvulární fibrilací síní ukázaly nízký výskyt jak závažných tromboembolických příhod, tak výskyt závažných krvácení. Studie XANTUS byla první observační studie, která výskyt nežádoucích příhod při terapii rivaroxabanem sledovala velmi detailně. Jak ve studii XANTUS, tak ve studii RELIEF bylo riziko tromboembolické příhody nižší než ve studii ROCKET AF. Průměrné CHADS2 skóre bylo ve studii ROCKET AF ve skupině léčené rivaroxabanem 3,48, ve studii XANTUS 2,0 a ve studii RELIEF 1,7. Tento fakt nesnižuje význam studií reálného života s terapií rivaroxabanem. Právě naopak. Do studie ROCKET AF byly záměrně randomizováni pacienti s vysokým rizikem, více než 50 % mělo v anamnéze předchozí cévní mozkovou příhodu, systémovou embolizaci nebo tranzitorní ischemickou ataku. Ve studii XANTUS mělo předchozí CMP, SE nebo TIA 19 % pacientů, ve studii RELIEF žádný. Tato skutečnost odpovídá reálné klinické praxi. Převážná většina pacientů indikovaných pro antikoagulační léčbu v prevenci tromboembolických příhod u nevalvulární fibrilace síní jsou nemocní v primární prevenci [9]. Naše výsledky na menším souboru pacientů s nevalvulární fibrilací síní rovněž ukázaly nízký výskyt krvácení při terapii rivaroxabanem. Naše výsledky také ukázaly, že není jednoznačně možné na základě demografických, klinických a laboratorních parametrů předpovědět nemožnost udržet INR v terapeutickém rozmezí.
doc. MUDr. Filip Málek, Ph.D., MBA
Filip.Malek@homolka.cz
Ambulance srdečního selhání a hypertenze Kardiovaskulárního centra Nemocnice Na Homolce, Praha
www.homolka.cz
Doručeno do redakce 10. 3. 2016
Přijato po recenzi 16. 8. 2016
Zdroje
1. European Medicines Agency (EMA). Xarelto.Summary of Product Characteristics. Updated 15 August 2013. Dostupné z WWW: http://www.ema.europa.eu/docs/it_IT/document_library/EPAR_-_Product_Information/human/000944/WC500057108.pdf.
2. Penka M. Rivaroxaban a inhibitory faktoru Xa v klinické praxi. Vnitř Lék 2010; 56(9): 920–926.
3. Anderson JL, Halperin JL, Albert NM et al. [ACC/AHA Task Force Members]. 2014 AHA/ACC/HRS Guideline for the Management of Patients with Atrial Fibrillation: Executive Summary. A Report of the American College of Cardiology/American Heart Association Task Force on Practice Guidelines and the Heart Rhythm Society. J Am Coll Cardiol 2014; 64(21): 2246–2280. Dostupné z DOI: <http://dx.doi.org/10.1016/j.jacc.2014.03.021>.
4. Patel MR, Mahaffey KW, Garg J et al. [ROCKET AF Investigators]. Rivaroxaban versus Warfarin in Nonvalvular Atrial Fibrillation. New J Engl Med 2011; 365(10): 883–891. Dostupné z DOI: <http://dx.doi.org/10.1056/NEJMoa1009638>.
5. Camm AJ, Amarenco P, Haas S et al. XANTUS: a real-world, prospective, observational study of patients treated with rivaroxaban for stroke preventiv in atrial fibrillation. Eur Heart J 2016; 37(14): 1145–1153. Dostupné z DOI: <http://dx.doi.org/10.1093/eurheartj/ehv466>.
6. Coleman CI, Antz M, Ehlken B et al. Real-Life Evidence of stroke prevention in patients with atrial fibrillation – The RELIEF study. Int J Cardiol 2016; 203 : 882–884. Dostupné z DOI: <http://dx.doi.org/10.1016/j.ijcard.2015.09.037>.
7. Sardar P, Chatterjee S, Chaudhari S et al. New oral anticoagulants in elderly adults: evidence from a meta-analysis of randomized trials. J Am Geriatr Soc 201; 62(5): 857–864. Dostupné z DOI: <http://dx.doi.org/10.1111/jgs.12799>.
8. Abraham NS, Singh S, Alexander GC et al. Comparative risk of gastrointestinal bleeding with dabigatran, rivaroxaban, and warfarin: population based cohort study. BMJ 2015; 350: h1857. Dostupné z DOI: <http://dx.doi.org/10.1136/bmj.h1857>.
9. Barón-Esquivias G, Ferníndez-Avilés F, Atienza F et al. Efficacy and safety of rivaroxaban in real-life patients with atrial fibrillation. Expert Rev Cardiovasc Ther 2015; 13(14): 341–353. Dostupné z DOI: <http://dx.doi.org/10.1586/14779072.2015.1026259>.
Štítky
Diabetológia Endokrinológia Interné lekárstvo
Článok vyšiel v časopiseVnitřní lékařství
Najčítanejšie tento týždeň
2016 Číslo 10- Parazitičtí červi v terapii Crohnovy choroby a dalších zánětlivých autoimunitních onemocnění
- Intermitentní hladovění v prevenci a léčbě chorob
- Rizikové období v léčbě růstovým hormonem: přechod mladých pacientů k lékařům pro dospělé
- Statinová intolerance
- Co dělat při intoleranci statinů?
-
Všetky články tohto čísla
- Prevence osteoporózy – popelka (nejen) české medicíny – editorial
- Magnetická rezonance u kardiomyopatií – editorial
- Hemosuccus pancreaticus – editorial
- Péče o nemocné se symptomatickou a asymptomatickou primární hyperparatyreózou v ambulantní praxi dnes
- Raloxifen – nevyužitá možnost prevence a léčby postmenopauzální osteoporózy
- Prístup k liečbe dyslipidémií – je tu ešte miesto pre CETP-inhibítory?
- Přínos magnetické rezonance pro diagnostiku kardiomyopatií a myokarditidy (1. část)
- Nová – přímá perorální antikoagulancia: aktuální přehled
-
Použití rivaroxabanu v prevenci cévní mozkové příhody u nevalvulární fibrilace síní v praxi
Výsledky observačních studií a naše zkušenosti - Hodnocení pětileté léčby Erdheimovy-Chesterovy nemoci anakinrou – kazuistika a přehled literatury
- Hemosuccus pancreaticus – raritná komplikácia chronickej pankreatitídy
- Arterin® – doplněk stravy v léčbě dyslipidemie: výsledky krátkodobého klinického sledování
- Európsky kardiologický kongres – 1. časť
- XXIII. kongres České internistické společnosti České lékařské společnosti J. E. Purkyně
- 52. kongres Európskej asociácie pre štúdium diabetu
-
Josef Zadražil, Pavel Horák, David Karásek.
Moderní farmakoterapie autoimunitních chorob
- Vnitřní lékařství
- Archív čísel
- Aktuálne číslo
- Iba online
- Informácie o časopise
Najčítanejšie v tomto čísle- Nová – přímá perorální antikoagulancia: aktuální přehled
- Raloxifen – nevyužitá možnost prevence a léčby postmenopauzální osteoporózy
- Přínos magnetické rezonance pro diagnostiku kardiomyopatií a myokarditidy (1. část)
- Hemosuccus pancreaticus – raritná komplikácia chronickej pankreatitídy
Prihlásenie#ADS_BOTTOM_SCRIPTS#Zabudnuté hesloZadajte e-mailovú adresu, s ktorou ste vytvárali účet. Budú Vám na ňu zasielané informácie k nastaveniu nového hesla.
- Časopisy



